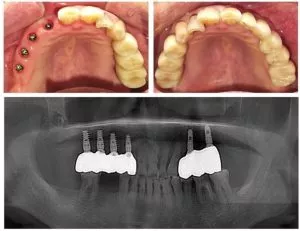
No campo da restauração oral com implantes, os implantes dentários trouxeram uma esperança renovada a muitos pacientes que sofrem de extração ou perda de dentes, permitindo-lhes recuperar um sorriso saudável e uma função mastigatória normal. No entanto, a peri-implantite - uma doença inflamatória - espreita como um "destruidor" oculto, ameaçando silenciosamente a saúde e a estabilidade dos implantes dentários.
As doenças peri-implantares afectam os tecidos moles que rodeiam o implante. Quando estes tecidos são infectados, inicia-se um processo destrutivo. Os doentes sofrem frequentemente de dor e inchaço, e as funções quotidianas, como morder e mastigar, tornam-se cada vez mais difíceis. Sem um tratamento atempado e eficaz, o risco de fracasso do implante aumenta significativamente, tornando potencialmente inúteis todo o esforço e antecipação investidos no procedimento do implante.
Então, como é que devemos responder ao problema desafiante da peri-implantite? A má higiene oral é considerada um dos principais culpados por detrás desta condição. Uma combinação de limpeza profunda e terapia antimicrobiana é normalmente utilizada como abordagem de tratamento. No entanto, em casos mais graves, a difícil decisão de remover e substituir o implante pode ser inevitável. De seguida, vamos analisar mais detalhadamente as estratégias eficazes para gerir a peri-implantite.
O que é a Mucosite Peri-Implantar?
A mucosite peri-implantar é a fase inicial das doenças peri-implantares e partilha muitas semelhanças com a gengivite - a fase inicial da doença das gengivas nos dentes naturais. Nesta fase, a inflamação ocorre nos tecidos moles que rodeiam o implante dentário, mas as estruturas ósseas mais profundas ainda não foram afectadas.
Em comparação com a condição mais avançada da peri-implantite, a mucosite peri-implantar é significativamente mais fácil de tratar. Com práticas de higiene oral adequadas - tais como escovar bem os dentes todos os dias, utilizar fio dentário para limpar entre os dentes e visitar regularmente um profissional de medicina dentária para limpezas - este problema pode ser eficazmente prevenido e até revertido nas suas fases iniciais.
No entanto, é importante reconhecer que os implantes dentários são inerentemente menos resistentes do que os dentes naturais à acumulação de biofilme - uma estrutura bacteriana complexa que se forma na superfície dos dentes e implantes. Se não for removido atempadamente, o biofilme pode levar à inflamação. Por conseguinte, quer tenha implantes dentários ou dentes naturais, é essencial prevenir as doenças peri-implantares e periodontais. Só através de cuidados preventivos consistentes e eficazes é possível garantir a saúde e a estabilidade a longo prazo dos seus dentes artificiais e naturais.
Quais são as causas da peri-implantite?
1. Má higiene oral:
A acumulação de placa bacteriana na superfície do implante é a principal causa de peri-implantite. As bactérias nocivas da placa bacteriana podem infetar os tecidos circundantes do implante, desencadear inflamação e até levar à perda de osso alveolar.
2. Factores contributivos locais:
- Conceção incorrecta da prótese: Uma restauração mal concebida pode dificultar o controlo da placa bacteriana, aumentando o risco de infeção.
- Carga excessiva sobre o implante: Se o implante for sujeito a forças excessivas de mordida ou mastigação, pode acelerar a perda óssea e danificar os tecidos circundantes.
- Superfície rugosa do implante: Os implantes com superfícies rugosas são mais propensos à acumulação de placa bacteriana, aumentando a probabilidade de infeção.
- História da periodontite: Se outros dentes naturais forem afectados pela periodontite, as bactérias podem espalhar-se para o local do implante, causando a peri-implantite.
3. Hábitos nocivos:
- Fumar: O tabagismo é um fator de risco significativo para a peri-implantite. As substâncias nocivas do tabaco podem prejudicar a circulação sanguínea local, retardar a cicatrização dos tecidos e suprimir a função imunitária.
- Consumo excessivo de álcool: O consumo excessivo de álcool pode também aumentar o risco de desenvolver peri-implantite.
4. Condições sistémicas:
- Diabetes: A diabetes não controlada reduz o fluxo sanguíneo, prejudicando a capacidade do corpo para curar infecções ou lesões e aumentando o risco de peri-implantite.
- Osteoporose: Esta condição pode dificultar a integração do implante com o osso circundante, aumentando a vulnerabilidade à infeção.
- Imunossupressão: Os doentes com o sistema imunitário comprometido (por exemplo, os doentes com VIH/SIDA ou em tratamento oncológico) são mais susceptíveis a infecções, incluindo a peri-implantite.
5. Colocação incorrecta do implante ou falta de suporte ósseo:
Se o implante não for colocado corretamente ou se o osso de suporte for insuficiente, o risco de infeção bacteriana à volta do implante aumenta.
6. Sobrecarga do implante:
A aplicação de força excessiva ao implante - como morder ou mastigar objectos duros - pode acelerar o desgaste e os danos. Isto cria nichos para bactérias e promove a inflamação.
7. Coroas ou restaurações mal ajustadas:
Se as coroas ou outros componentes protéticos não encaixarem corretamente, podem irritar os tecidos circundantes e provocar inflamação e peri-implantite.
8. Faltas a consultas de acompanhamento:
As consultas de acompanhamento regulares após a colocação do implante são cruciais para identificar e resolver precocemente potenciais problemas. A omissão destas consultas pode permitir que problemas menores se transformem em complicações graves.
Sintomas detalhados de peri-implantite
1. Sintomas relacionados com as gengivas
- Inchaço ou vermelhidão das gengivas:
Quando ocorre a peri-implantite, a inflamação estimula o tecido gengival que rodeia o implante, fazendo com que este fique congestionado e inchado. Ao contrário das gengivas saudáveis - que são rosadas e firmes - as gengivas inflamadas aparecem vermelhas e inchadas. O grau de inchaço pode piorar com o tempo. Nas fases iniciais, o inchaço pode ser localizado e ligeiro, mas à medida que a condição progride, pode espalhar-se para as áreas gengivais próximas. - Dor ou sensibilidade nas gengivas:
A inflamação danifica os tecidos locais e irrita as terminações nervosas, o que provoca dor ou sensibilidade à volta do local do implante. Os doentes podem sentir desconforto ao comer, escovar os dentes ou tocar na área afetada. A intensidade da dor varia - os casos ligeiros podem causar apenas um ligeiro desconforto, enquanto os casos graves podem causar uma dor significativa que perturba as actividades diárias e a alimentação. - Descarga de pus (supuração):
Se a inflamação evoluir para uma infeção purulenta, pode começar a sair pus à volta do implante. O pus é uma mistura de tecido morto, glóbulos brancos e bactérias formada durante a resposta imunitária. Pode escorrer da margem da gengiva ou do espaço entre o implante e a gengiva e é frequentemente acompanhado por um odor desagradável, indicando uma infeção mais avançada.
2. Mau hálito (halitose):
A peri-implantite conduz a uma infeção localizada, permitindo a acumulação de bactérias em redor do implante. Estas bactérias libertam substâncias malcheirosas - como o sulfureto de hidrogénio - durante o seu processo metabólico, causando um mau hálito percetível. Este odor é normalmente persistente, e os doentes podem aperceber-se dele eles próprios. Também pode ser detectado por outras pessoas durante um contacto próximo, afectando as interações sociais e o bem-estar psicológico.
3. Mobilidade do implante:
A peri-implantite pode resultar em perda óssea e deterioração à volta do implante. O osso alveolar suporta o implante e, quando este fica comprometido, o implante começa a perder estabilidade. A mobilidade numa fase inicial pode não ser percetível para o doente, mas os dentistas podem detectá-la com ferramentas profissionais. À medida que a condição se agrava, a mobilidade torna-se mais evidente - os doentes podem sentir o implante a deslocar-se ou a mover-se, o que pode interferir com a função de mastigação.
4. Danos graves nos tecidos e perda óssea:
- Danos nos tecidos:
Se a peri-implantite não for tratada, a inflamação pode continuar a espalhar-se e a piorar, causando danos extensos nos tecidos que rodeiam o implante. Para além das gengivas e do osso, os tecidos moles próximos - como a mucosa oral - também podem ficar envolvidos, levando a sintomas como vermelhidão, inchaço e ulceração. Isto pode afetar significativamente a saúde e a função oral. - Perda óssea:
Uma das consequências mais graves da peri-implantite é a reabsorção óssea. A inflamação ativa os osteoclastos (células de reabsorção óssea), que destroem gradualmente o osso alveolar à volta do implante. As radiografias ou outras técnicas de imagiologia podem revelar uma redução da altura e da densidade do osso. A perda óssea compromete a estabilidade do implante, aumenta o risco de falha do implante e pode mesmo levar a alterações na aparência facial - como a flacidez facial - o que afecta negativamente a função oral e a estética.
Fases detalhadas da peri-implantite
1. Inflamação inicial (fase inicial)
Sintomas da gengiva: Esta é a fase de início da peri-implantite, em que as gengivas à volta do implante dentário começam a mostrar sinais de vermelhidão e inchaço. À semelhança da gengivite, as gengivas normalmente rosadas e firmes tornam-se inflamadas e inchadas. Nesta fase, a inflamação é relativamente localizada e afecta principalmente os tecidos gengivais.
Causa: O principal fator desencadeante é, normalmente, a acumulação de bactérias na superfície do implante. Uma vez que a cavidade oral é rica em bactérias, uma má higiene oral diária pode levar à formação de um biofilme bacteriano na superfície do implante, o que desencadeia uma resposta inflamatória.
2. Peri-Implantite com perda óssea (fase progressiva)
Progressão da inflamação: À medida que a condição se agrava, a inflamação à volta do implante aprofunda-se e espalha-se para além do tecido gengival, começando a afetar o osso alveolar de suporte.
Perda óssea: Os estímulos inflamatórios activam os osteoclastos, levando à reabsorção e destruição do osso alveolar circundante. Esta perda óssea é semelhante à que ocorre na periodontite, mas pode progredir mais rapidamente e de forma mais grave à volta dos implantes devido às diferenças estruturais em relação aos dentes naturais.
Sintomas da gengiva: As gengivas podem ficar mais inchadas e dolorosas. Os doentes sentirão um claro desconforto à volta do implante e actividades como comer ou escovar os dentes podem agravar a dor.
3. Peri-implantite avançada (fase grave)
Agravamento da inflamação e perda óssea: Nesta altura, a inflamação e a reabsorção óssea agravam-se significativamente. A inflamação contínua danifica continuamente os tecidos circundantes e pode perder-se uma grande quantidade de osso alveolar, comprometendo grandemente o suporte à volta do implante.
Mobilidade dos implantes: Devido à destruição óssea grave, o implante perde o suporte ósseo suficiente e fica visivelmente solto - semelhante à forma como uma árvore se torna instável quando o solo circundante é fortemente erodido.
Sinais de infeção: Podem existir sinais claros de infeção, como a saída de pus da área à volta do implante. O pus é uma mistura de tecido morto, glóbulos brancos e bactérias, o que indica uma infeção grave.
4. Fase de falha
Resultado do implante: Se a peri-implantite não for tratada, a condição pode continuar a agravar-se e, por fim, resultar na falha do implante. Nesta altura, o implante já não pode funcionar corretamente e tem de ser removido.
Tratamento de acompanhamento: Após a remoção, a perda óssea grave pode exigir procedimentos regenerativos ou enxertos ósseos para reconstruir o rebordo alveolar antes de considerar outro implante. Este facto aumenta a complexidade, o custo e a duração do tratamento.
Fundamentos de diagnóstico e tratamento
Métodos de diagnóstico: Os periodontistas podem utilizar ferramentas avançadas, como as radiografias, para avaliar a progressão da peri-implantite. As imagens de raios X ajudam a visualizar a altura e a densidade do osso e a relação entre o implante e os tecidos circundantes, permitindo uma avaliação exacta da gravidade da doença.
Chaves de tratamento: A deteção precoce e a intervenção adequada podem evitar danos graves e salvar o implante. Um tratamento bem sucedido requer a experiência de um periodontista, que criará um plano de tratamento personalizado com base na gravidade da condição. Este pode incluir orientações de higiene oral, desbridamento mecânico e medicação.
A peri-implantite pode ser revertida?
Embora a peri-implantite possa ser tratada e a sua progressão possa ser travada com uma intervenção adequada, nem sempre é totalmente reversível. O sucesso do tratamento depende em grande medida da gravidade da condição e da precocidade com que o tratamento é iniciado.
Nas fases iniciais da peri-implantite, os danos nos tecidos circundantes são relativamente ligeiros. Nesta altura, a condição pode muitas vezes ser revertida através de procedimentos como a destartarização e o alisamento radicular (um método de limpeza profunda das superfícies dos dentes e dos implantes), juntamente com a utilização de colutórios ou géis antibacterianos. Estes tratamentos ajudam a remover eficazmente a placa bacteriana e o cálculo da superfície do implante, a reduzir a carga bacteriana e a aliviar a resposta inflamatória.
No entanto, se a doença tiver progredido para uma fase mais avançada, os tratamentos não cirúrgicos podem não ser suficientes para reverter totalmente os danos. Nesses casos, podem ser necessárias outras medidas, como a remoção cirúrgica do tecido infetado para eliminar completamente a fonte de infeção, ou o enxerto ósseo para restaurar a perda óssea causada pela inflamação. Embora estes tratamentos sejam mais complexos, são essenciais para controlar a doença e evitar a falha do implante quando necessário.
Métodos de tratamento da peri-implantite
O tratamento da peri-implantite é um processo abrangente e sistemático que visa eliminar as causas subjacentes, controlar a infeção e restaurar a saúde dos tecidos que rodeiam o implante. Segue-se uma descrição pormenorizada dos métodos de tratamento:
1. Desbridamento mecânico
O desbridamento mecânico é uma parte fundamental do tratamento da peri-implantite. Envolve a remoção física de factores patogénicos da superfície do implante e dos tecidos circundantes para criar condições favoráveis a um tratamento posterior.
Instrumentos especializados
- Escovas de titânio: Escovas de titânio são especificamente concebidos para a limpeza de superfícies de implantes. Devido à microestrutura única dos implantes, a placa bacteriana e o cálculo tendem a aderir firmemente, dificultando a sua remoção eficaz por instrumentos normais. As cerdas e o design das escovas de titânio adaptam-se à superfície do implante, eliminando eficazmente a placa bacteriana e o cálculo, ao mesmo tempo que reduzem a carga bacteriana.
Procedimento clínico
O desbridamento mecânico deve ser efectuado num ambiente dentário profissional por um periodontista. O dentista selecionará os instrumentos e técnicas adequados com base na gravidade da condição e no tipo de implante. Durante o procedimento, o dentista actuará com cuidado e suavidade para evitar danos desnecessários no implante ou nos tecidos circundantes.
2. Terapia antimicrobiana
O objetivo da terapêutica antimicrobiana é eliminar as bactérias, controlar a infeção e prevenir novas inflamações. Dependendo da gravidade da doença e da situação do doente, podem ser utilizados vários métodos.
Colutório antibacteriano
- Gluconato de clorexidina: A clorexidina é um elixir bucal antibacteriano comummente utilizado no tratamento da peri-implantite, com efeitos antimicrobianos de largo espetro que inibem o crescimento de várias bactérias orais. Os doentes são aconselhados a enxaguar várias vezes por dia utilizando uma concentração prescrita durante um período específico para reduzir a carga bacteriana e aliviar a inflamação.
- Cloreto de cetilpiridínio (CPC) Colutório: O CPC tem também efeitos antibacterianos e anti-inflamatórios. Altera a permeabilidade das membranas celulares bacterianas, provocando a saída do conteúdo intracelular, o que ajuda a matar as bactérias.
Géis antibacterianos tópicos
Os dentistas podem aplicar géis antibacterianos diretamente à volta do implante. Estes géis contêm agentes antimicrobianos que actuam localmente na área infetada, aumentando a concentração da medicação e melhorando a eficácia antibacteriana. Por exemplo, os géis tópicos que contêm minociclina podem suprimir eficazmente o crescimento bacteriano no local da inflamação e promover a cicatrização.
Antibióticos sistémicos
Para casos mais graves ou infecções generalizadas, podem ser prescritos antibióticos orais ou intravenosos. Os antibióticos habitualmente utilizados incluem amoxicilina e metronidazol. O dentista determinará os antibióticos adequados com base numa cultura bacteriana e em testes de sensibilidade para garantir um tratamento eficaz.
3. Tratamento cirúrgico
Se a peri-implantite tiver progredido e os métodos não cirúrgicos não produzirem resultados satisfatórios, torna-se necessária uma intervenção cirúrgica para remover completamente os tecidos infectados e reparar o osso alveolar danificado.
Cirurgia de retalho
- Procedimento: O dentista faz uma incisão na gengiva à volta do implante e levanta o tecido para expor a superfície do implante e o osso circundante. Isto permite uma melhor visualização e a remoção completa da placa bacteriana, do cálculo e do tecido de granulação infetado.
- Cuidados pós-operatórios: Após a cirurgia de retalho, as gengivas são suturadas e podem ser colocados agentes ou materiais promotores da cicatrização. Os pacientes devem seguir as instruções de cuidados orais pós-operatórios para manter a higiene e evitar infecções.
Regeneração óssea guiada (ROG)
- Indicações: Se a peri-implantite tiver levado a uma perda óssea significativa e comprometido a estabilidade do implante, pode ser necessária a ROG.
- Princípio cirúrgico: Após o desbridamento e o controlo da infeção, são colocados materiais de enxerto ósseo, como pó de osso sintético ou osso autólogo, na área do defeito. De seguida, é utilizada uma bio-membrana para cobrir o local. Esta membrana impede o crescimento de tecido mole na área do defeito ósseo, criando um espaço protegido que promove a regeneração e a cicatrização óssea.
Métodos de prevenção da peri-implantite
A peri-implantite pode afetar gravemente a longevidade dos implantes dentários e a saúde oral em geral. A prevenção da sua ocorrência é essencial e deve ser abordada em várias fases: pré-operatória, intra-operatória e pós-operatória.
Pré-operatório
Exame oral completo e tratamento
- Exames: Antes da cirurgia de implantes dentários, é necessário efetuar um exame oral completo. Este exame inclui a avaliação dos dentes, das gengivas, do osso alveolar e do estado geral de saúde. As técnicas de imagiologia, como as radiografias panorâmicas e as tomografias computorizadas, ajudam a avaliar a forma, a densidade e a altura do osso alveolar, bem como a sua relação com as estruturas anatómicas próximas (por exemplo, canal mandibular, seio maxilar) para garantir um volume ósseo suficiente para a colocação do implante.
- Tratamento de doenças: Quaisquer doenças orais existentes, como cáries ou periodontite, devem ser tratadas previamente. Por exemplo, a periodontite não tratada - um dos principais factores de risco para a peri-implantite - pode levar a um ambiente bacteriano e inflamatório à volta do implante. Por conseguinte, a placa dentária e o cálculo devem ser cuidadosamente removidos e a inflamação deve ser controlada antes de proceder à implantação.
Avaliação e gestão da saúde sistémica
- Avaliação: A saúde geral também tem impacto no sucesso dos implantes. Condições como a diabetes, doenças cardiovasculares ou distúrbios imunitários podem aumentar o risco de peri-implantite. Por exemplo, uma diabetes mal controlada compromete a imunidade e a cicatrização, aumentando a suscetibilidade de infeção à volta do implante.
- Gestão: Os doentes com doenças sistémicas devem ter as suas condições estabilizadas antes da cirurgia de implante. Os diabéticos devem manter níveis adequados de glicose no sangue, e aqueles com problemas cardíacos devem seguir as orientações médicas para minimizar o risco de inflamação.
Intra-operatório
Técnica asséptica rigorosa
- Protocolos estéreis: A cirurgia de implantes deve ser efectuada num ambiente esterilizado. A sala de operações e os instrumentos devem ser cuidadosamente desinfectados e esterilizados. Os cirurgiões devem usar luvas, máscaras e toucas esterilizadas e seguir rigorosamente os procedimentos assépticos para evitar a contaminação.
- Prevenção de infecções: Qualquer contaminação bacteriana pode causar peri-implantite. Se os instrumentos não forem totalmente esterilizados ou se a higiene das mãos do cirurgião for inadequada, as bactérias podem entrar no local da cirurgia e causar infeção.
Colocação exacta do implante
- Posicionamento e angulação: O implante deve ser colocado na posição e no ângulo corretos, de acordo com o plano pré-operatório. Uma colocação incorrecta pode prejudicar a ligação entre o implante e o osso ou causar uma pressão excessiva nos tecidos moles circundantes, aumentando o risco de inflamação.
- Proteção dos tecidos: Durante o procedimento, é necessário ter cuidado para evitar traumas desnecessários. Por exemplo, ao levantar um retalho, manusear os tecidos suavemente para evitar danos nas gengivas; ao perfurar, controlar a velocidade e a força para evitar lesões ósseas.
Pós-operatório
Manutenção da higiene oral
- Técnica de escovagem: Os doentes devem adotar técnicas de escovagem adequadas, como o método Bass, escovando pelo menos duas vezes por dia durante três minutos de cada vez. Recomenda-se a utilização de uma escova de dentes de cerdas macias para evitar danificar as gengivas à volta do implante.
- Ferramentas de limpeza adicionais: Para além da escovagem, devem ser utilizados instrumentos como o fio dentário, as escovas interdentais e os irrigadores orais. O fio dentário limpa entre os dentes e à volta do implante, enquanto as escovas interdentais ajudam nas áreas com espaços maiores. Os irrigadores orais utilizam a pressão da água para eliminar os restos de comida e as bactérias, assegurando a limpeza oral.
Check-Ups regulares e manutenção
- Calendário de controlo: Os doentes devem seguir o calendário recomendado pelo seu dentista, normalmente de três em três meses durante o primeiro ano, e depois de seis a doze meses.
- Conteúdo do check-up: Os dentistas avaliarão a estabilidade do implante, a saúde das gengivas e os níveis ósseos. Se forem detectados sinais precoces de inflamação - como vermelhidão ou hemorragia das gengivas -, uma intervenção atempada, como uma destartarização ou curetagem, pode impedir a progressão.
Ajustes no estilo de vida
- Hábitos alimentares: Evitar alimentos duros (por exemplo, nozes, cascas de caranguejo) que possam exercer uma força excessiva sobre o implante, provocando o seu afrouxamento ou reabsorção óssea. Reduzir o consumo de tabaco e álcool, uma vez que o tabaco prejudica a circulação sanguínea e a resposta imunitária, enquanto o álcool pode interferir com a medicação e a cicatrização dos tecidos.
- Prevenção de lesões: Proteger o implante de traumatismos. Durante actividades físicas intensas, considere a possibilidade de usar um protetor bucal para evitar danos causados por impactos.
Tratamento caseiro e precauções para a peri-implantite
Se a peri-implantite estiver numa fase inicial ou ligeira, os cuidados orais caseiros adequados podem ajudar a controlar a doença e a retardar a sua progressão. No entanto, é importante compreender que o tratamento caseiro não pode substituir a intervenção médica profissional. Se a condição se agravar ou persistir, procure imediatamente cuidados profissionais. De seguida, apresentam-se métodos específicos e pontos-chave para o tratamento em casa:
1. Medidas de higiene oral
Técnicas de escovagem corretas
- Frequência e método: Escovar pelo menos duas vezes por dia utilizando a técnica de Bass modificada. Segure a escova de dentes num ângulo de 45° em relação ao eixo do dente, apontando para a linha da gengiva. Permitir que parte das cerdas entrem no sulco gengival e parte repouse na linha da gengiva. Vibrar suavemente a escova para trás e para a frente em movimentos horizontais curtos (cerca de 1 mm) 10 vezes para cada secção de 2-3 dentes. Ao passar para a secção seguinte, sobreponha ligeiramente a escova para garantir uma limpeza completa. Preste especial atenção à área onde o implante se encontra com o tecido gengival. Utilize movimentos suaves para evitar danos nas gengivas.
- Seleção de escovas de dentes: Utilize uma escova de dentes de cerdas macias e cabeça pequena para alcançar melhor os espaços estreitos à volta do implante e minimizar a irritação das gengivas e da área do implante.
Utilizar o fio dentário
- Como utilizar: Usar o fio dentário diariamente para limpar os espaços entre o implante e os dentes adjacentes. Insira suavemente o fio dentário, curve-o em forma de C à volta da superfície do dente e deslize-o para cima e para baixo para remover os resíduos e a placa bacteriana. Tenha muito cuidado à volta dos implantes para evitar ferir os tecidos circundantes.
- Tipo de fio dental: Escolha o fio dental normal ou o fio dental especificamente concebido para implantes, que tende a ser mais macio e a adaptar-se melhor à estrutura do implante.
Ferramentas de limpeza adicionais
- Escovas interdentais: Se os espaços à volta do implante forem grandes, utilize uma escova interdentária. Escolha um tamanho que corresponda ao espaço e mova-o suavemente para a frente e para trás para remover a placa bacteriana da superfície do implante.
- Irrigadores orais (Water Flossers): Estes dispositivos utilizam um fluxo de água de alta pressão para enxaguar as partículas de alimentos e as bactérias da superfície do dente, dos espaços e à volta do implante. Dirija o bocal à volta do implante e limpe numa sequência de dentro para fora e de cima para baixo. Utilizar uma ou duas vezes por dia.
2. Utilização de elixir bucal antibacteriano
Escolher o elixir bucal correto
- Opte por elixires bucais que contenham ingredientes antibacterianos como a clorexidina ou o cloreto de cetilpiridínio. Por exemplo, o gluconato de clorexidina tem propriedades antibacterianas de largo espetro e reduz eficazmente a placa bacteriana e o crescimento bacteriano na boca.
Como utilizar
- Seguir as instruções do produto. Enxaguar uma ou duas vezes por dia durante 1-2 minutos de cada vez e depois cuspir. Evitar enxaguar com água imediatamente a seguir para garantir a máxima eficácia. Note-se que o elixir bucal de clorexidina não deve ser utilizado a longo prazo, uma vez que pode causar manchas nos dentes e alterar a perceção do sabor. Recomenda-se geralmente que não se exceda duas semanas de utilização contínua.
3. Ajustes no estilo de vida
Considerações dietéticas
- Evitar irritantes: Limitar o consumo de alimentos picantes, ácidos, extremamente quentes ou frios, uma vez que podem irritar o tecido gengival à volta do implante e agravar a inflamação. Alimentos como chili, limão e gelado devem ser minimizados.
- Controlo da dureza dos alimentos: Evitar mastigar alimentos duros como nozes, cascas de caranguejo ou cana-de-açúcar. Uma força de mordida excessiva pode soltar o implante ou danificar o tecido ósseo circundante.
Deixar de fumar e limitar o consumo de álcool
- Deixar de fumar: Fumar prejudica a circulação sanguínea na boca, reduz a resposta imunitária e aumenta o risco de peri-implantite. Estudos mostram que os fumadores têm uma taxa significativamente mais elevada de inflamação dos implantes em comparação com os não fumadores. Deixar de fumar é essencial para a saúde dos implantes.
- Limitar o consumo de álcool: O consumo excessivo de álcool pode enfraquecer o sistema imunitário e dificultar a cicatrização dos tecidos à volta do implante. É preferível limitar ou evitar o consumo de álcool.
4. Check-ups regulares e manutenção profissional
Visitas dentárias de rotina
- Mesmo com bons cuidados em casa, as visitas regulares a um periodontista são cruciais para uma limpeza e avaliação profissionais. Normalmente, as revisões pós-cirúrgicas devem ser agendadas de três em três meses no primeiro ano e, posteriormente, de seis em seis meses a um ano.
Limpeza profissional
- Os dentistas utilizam ferramentas especializadas, tais como escovas de titânio, para limpar profundamente o implante e remover a placa bacteriana e o tártaro, especialmente dos fios e das áreas escondidas. Também avaliarão a estabilidade do implante, a saúde das gengivas e os níveis ósseos, identificando e resolvendo quaisquer problemas potenciais numa fase inicial.
Conclusão
A peri-implantite continua a ser um dos maiores desafios no domínio dos implantes dentários. Se não for devidamente tratada, pode levar à falha do implante, afectando gravemente a saúde oral e a qualidade de vida geral do paciente. No entanto, ao combinar o tratamento profissional com cuidados diligentes em casa, podemos combater eficazmente esta condição.
De um ponto de vista clínico, o desbridamento mecânico é a etapa fundamental e essencial do tratamento. As escovas de titânio, especificamente concebidas para a limpeza de implantes, desempenham um papel insubstituível. Os seus materiais exclusivos e o design das cerdas permitem um contacto preciso com a superfície do implante, removendo eficazmente a placa bacteriana e o cálculo, e preparando a área para tratamento posterior. Além disso, a terapia antimicrobiana é crucial - seja através de bochechos medicados, géis tópicos ou antibióticos sistémicos, quando necessário, estas intervenções ajudam a eliminar as bactérias, a controlar a infeção e a evitar mais inflamações. Para casos mais graves, podem ser necessários procedimentos cirúrgicos como a cirurgia de retalho ou a regeneração óssea guiada para remover o tecido doente e restaurar o osso perdido, melhorando assim o ambiente do implante no seu núcleo.
Ao mesmo tempo, os pacientes têm um papel igualmente vital nos cuidados domiciliários. A manutenção de uma boa higiene oral é fundamental tanto para a prevenção como para o controlo da peri-implantite. A escovagem duas vezes por dia com uma técnica adequada e uma limpeza cuidadosa à volta do implante, juntamente com a utilização de escovas interdentais, fio dentário e fio de água, assegura a remoção completa dos resíduos alimentares e das bactérias e limita a acumulação de placa bacteriana. A utilização controlada de elixir bucal antimicrobiano pode eliminar ainda mais as bactérias ocultas e reduzir o risco de infeção. Além disso, a adoção de hábitos de vida mais saudáveis - como evitar alimentos duros ou condimentados e deixar de fumar ou limitar o consumo de álcool - ajuda a proteger o tecido gengival e apoia a cicatrização à volta do implante.
O acompanhamento regular e a manutenção profissional com um periodontista não devem ser descurados. Com a sua experiência, os dentistas podem detetar sinais precoces de peri-implantite e intervir atempadamente. As limpezas profundas de rotina e os check-ups completos garantem a saúde e a estabilidade a longo prazo do implante dentário.
Em resumo, o tratamento bem sucedido da peri-implantite requer uma cooperação estreita entre os profissionais de medicina dentária e os pacientes. Enquanto os médicos desenvolvem planos de tratamento personalizados com base nos seus conhecimentos e experiência, os pacientes devem manter-se empenhados em cumprir rotinas rigorosas de cuidados em casa e seguir os conselhos médicos. Em conjunto, esta parceria não só aumenta a taxa de sucesso dos implantes dentários, como também prolonga a sua vida útil - ajudando os pacientes a recuperar um sorriso saudável e confiante.