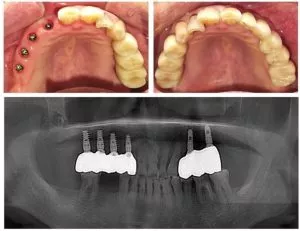
歯科技術の継続的な進歩に伴い、歯科インプラントは徐々に歯の喪失に対処するための主流のソリューションとなっています。人工歯根を顎骨に埋め込むことにより、歯科インプラントは天然歯の構造と機能をシミュレートします。見た目が天然歯に近いだけでなく、効果的に咀嚼能力を回復し、患者の生活の質を大幅に向上させます。しかし、歯科インプラントが「永久的な」解決策であるかどうかをめぐる議論は続いています。患者さんはよく疑問に思います:インプラントは天然歯のように一生もつのでしょうか?どのような要因が寿命に影響するのでしょうか?
実際、歯科インプラントの「永続性」は、無期限の生涯使用を意味するのではなく、医学的基準に基づいた長期的な安定性を意味します。国際的な臨床データによると、適切な処置とメンテナンスを行えば、歯科インプラントの10年生存率は95%を超え、20年以上使用できる患者もいます。しかし、インプラントの寿命は、材料の選択、口腔衛生習慣、全身の健康状態、術後のケアなどの要素と密接に関係しています。例えば、優れた生体親和性で知られるチタン合金インプラントは世界標準となっていますが、骨量不足や喫煙習慣はインプラントの寿命を著しく縮める可能性があります。
この記事では、まず歯科インプラントの基本原理を説明し、臨床データと専門家の意見を合わせて、歯科インプラントの寿命に影響を与える要因、日常的なメンテナンスのコツ、よくある失敗の原因、予防策を体系的に分析します。これにより、患者様はインプラントの「永久性」を科学的に理解し、実践的なメンテナンスのアドバイスを得ることができます。
インプラントの利点
長期的な安定性
歯の欠損に対する究極のソリューションである歯科インプラントは、生体模倣の原理とオッセオインテグレーション技術の統合によって、その核となる利点を得ています。サンドブラストや酸エッチング、ハイドロキシアパタイトコーティングなどの表面処理技術によって強化されたチタン合金インプラントは、生物学的活性を高め、顎の骨と骨との直接的な結合(オッセオインテグレーション)を形成します。これにより、天然の歯根と同様の機械的システムが形成される。臨床研究によると、適切に埋入されたインプラントの5年生存率は98%を超え、10年生存率は95%を超え、生涯機能を維持する症例もあります。この安定性は、入れ歯や固定式ブリッジのような従来の修復オプションを大幅に凌駕し、特に複数の歯を失った場合や無歯顎アーチでは、インプラントがさらに長期的な利点を発揮します。
機能と美の融合
歯科インプラントは、歯の構造を回復するだけでなく、咬合関係(垂直距離や前方誘導角度など)を再構築し、90%以上の咀嚼効率を回復します。これにより、歯の喪失による顎関節障害(TMJ)や咬合性外傷を効果的に予防することができます。修復設計(ジルコニア・オールセラミッククラウンなど)は、デジタルスキャニングとコンピュータ支援設計(CAD/CAM)技術を使用し、隣接歯との精密な適合(マージナル適応度≤50μm)を保証します。その結果、自然な歯肉の輪郭とスマイルの審美性を回復することができます。患者満足度調査によると、インプラント後30%~50%までに口腔健康関連QOL(OHRQoL)が改善し、社会的自信が著しく向上することが示されています。
オッセオインテグレーションの生物学的効果
歯科インプラントのオッセオインテグレーション機構は、骨細胞の代謝を刺激し、歯槽骨の高さと密度を維持します(年間平均骨吸収率は0.2mm未満)。これは、歯を失った後によく起こる歯槽骨隆起の垂直方向および水平方向の吸収に効果的に対抗します。この効果は、インプラントの早期安定性と咬合力の動的バランスにより骨再生と血管新生が促進される即時インプラントや即時荷重法において特に顕著です。従来の修復方法と比較して、歯科インプラントは歯槽堤吸収のリスクを約70%減少させ、将来の修復物(インプラント支持義歯など)のより安定した土台を提供します。
快適性と利便性
歯科インプラントは、「即時インプラント-即時修復」または「遅延インプラント-即時負荷」のいずれかのテクニックを使用して埋入することができ、手術後すぐに固定修復が可能です。これにより、毎日の取り外しと洗浄が不要になり、取り外し可能な義歯に伴う不快感、ベースプレートの圧迫感、粘膜潰瘍のリスクが完全に取り除かれます。デジタル・インプラント・ナビゲーション・システム(ダイナミック・ナビゲーションやスタティック・テンプレートなど)は、3D画像を用いてミリ以下の精度でインプラントの埋入をガイドし、外科的外傷や術後の腫れを大幅に軽減します。患者の痛みスコア(VAS)は、従来の手術と比較して60%減少し、治癒期間は3~6ヶ月に短縮され、天然歯に近い長期的な快適性を提供します。
歯科インプラントの成功率と成功に影響する主な要因
1.インプラントの成功率
成功率のデータ:
歯科インプラントの全体的な成功率は、通常95%以上であり、一部の質の高い医療機関では98%-99%という高い成功率を達成しています。このデータは、歯科インプラント技術の成熟度を反映していますが、実際の成功率は個人差により異なる場合があります。
成功率のばらつきの原因:
- 時間の次元: 短期的な成功率(1~5年)は通常高いが、長期的な成功率(10年以上)は、骨吸収や歯周病などの要因により若干低下する可能性がある。
- 個人差: 患者の年齢、骨密度、口腔衛生の習慣、全体的な健康状態などの要因は、成功率に直接影響します。
2.歯科インプラントの成功に影響する主な要因
| ファクター | 影響力のメカニズム | 典型的なケース |
|---|---|---|
| 骨密度 | 骨量の不足は、インプラントの初期安定性を低下させ、オッセオインテグレーションに影響を与える。 | 後方上部は骨の質が悪いことが多く、骨移植が必要になることがある。前方下部は骨密度が高い傾向があり、成功率が高い。 |
| 歯茎の健康 | 歯肉炎や歯周炎などの歯周病は、インプラント周囲炎を引き起こし、インプラントのゆるみや不具合を引き起こす可能性があります。 | 歯周病は手術前に徹底的に治療し、術後は定期的に歯茎の健康を維持することが大切です。 |
| 喫煙習慣 | ニコチンは骨細胞の活性を阻害し、感染リスクを高め、成功率を約10%-20%低下させる。 | 喫煙者は手術の少なくとも2週間前には禁煙すべきであり、術後も喫煙を続ける場合は、より頻繁な経過観察が必要となる。 |
| 健康全般 | 糖尿病や骨粗鬆症などの疾患は骨の治癒を遅らせる可能性があり、免疫系の疾患は感染リスクを高める。 | 糖尿病患者は血糖値をコントロールすべきであり、骨粗鬆症患者はカルシウムを補充すべきである。 |
3.歯科インプラントの成功率を向上させる戦略
手術前の評価:
- 包括的口腔検査(CTスキャン、歯周病評価)
- 全身健康診断(血液検査、凝固機能)
- 個別の治療計画を立てる
手術中の処置:
- 経験豊富なインプラント専門医を選ぶ
- 感染リスクを最小限に抑えるための厳格な無菌手順
- 初期安定性を確保するための正確な埋込角度と深さ
術後のケア
- 24時間以内に冷湿布を貼り、激しい運動は避ける。
- 処方された抗生物質と鎮痛剤に従う
- 術後7~10日目に抜糸し、インプラント部位を圧迫しないようにする。
長期的なメンテナンス:
- 定期的なフォローアップ(6ヶ月ごと)
- 専門家による歯のクリーニング(年1~2回)
- インプラント周囲炎の迅速な治療
4.特別なケースの取り扱いに関する推奨事項
- 即時インプラント:
感染のないソケットに適し、成功率は遅延埋入に匹敵する。ただし、適応症の厳守が必要。 - 骨増大手術:
骨密度が不十分な場合、GBR(Guided Bone Regeneration)やサイナスリフト手術のような技術を用いて骨量を増加させるが、その成功率は約90%である。 - フルアーチ無歯顎インプラント:
All-on-4/6テクニックを用いると、インプラントを傾斜させて固定式の修復を行うことができ、成功率は約95%です。
インプラントは永久歯ですか?
1.インプラントの耐久性と寿命
歯科インプラントは、伝統的な意味での「永久的」ではありませんが、その寿命は通常20年を超え、生涯使用できる患者もいます。インプラントの期待寿命は、いくつかの要因に影響されます:
- インプラントの材質
チタン合金のような生体適合性のある材料は、骨組織と安定した結合を形成し、インプラントの寿命を延ばします。 - 口腔ケア:
毎日の清掃が不十分だと、インプラント周囲炎を引き起こし、長期的な安定性に影響を及ぼす可能性があります。 - 総合的な健康:
糖尿病や骨粗しょう症などの疾患は、骨の治癒を遅らせ、インプラントの寿命を縮める可能性があります。
2.他の修復方法との比較
| 修復方法 | メリット | デメリット | 寿命 |
|---|---|---|---|
| 歯科インプラント | 安定性、耐久性、天然歯に近い機能 | 初期費用が高く、手術が必要 | 20年以上 |
| 従来の入れ歯 | 低コスト、幅広い適応性 | 摩耗しやすく、3~5年ごとに交換が必要 | 3~8年(交換が必要) |
| 固定橋 | 手術の必要がなく、審美的に美しい | 隣の歯を削る必要があり、適応性が限られる | 10~15年 |
3.歯科インプラントの寿命を延ばすための主な対策
- 口腔衛生の維持:
- 毛先の柔らかい歯ブラシ、デンタルフロス、インプラント専用の清掃用具を毎日使用しましょう。
- 専門家によるクリーニングを定期的に受ける(6ヶ月に1回を推奨)。
- ライフスタイルの調整:
- ニコチンは骨細胞の活動を阻害するため、禁煙し、アルコール摂取を制限する。
- インプラントへの機械的損傷を防ぐため、硬いものを噛まないようにしてください。
- 定期検診:
- 術後1年間は3ヵ月ごと、その後は6~12ヵ月ごとに経過観察を行い、インプラントの安定性をチェックする。
- インプラント周囲炎やアバットメントのゆるみなどの問題に迅速に対処する。
- 総合的な健康管理:
- 血糖値と血圧をコントロールし、感染症のリスクを減らす。
- 骨粗鬆症の患者は、カルシウムとビタミンDを補うように医師のアドバイスに従う必要がある。
4.特定のケースにおける特別な考慮事項
- 即時インプラント:
厳密な無菌手技が必要であり、患者は術後の激しい運動を避けるべきである。初期安定性は遅発性植込み術より若干低いかもしれない。 - フルアーチ無歯顎インプラント:
All-on-4/6のテクニックを使用する場合、咬合バランスを維持し、片側に過剰な圧力がかからないようにすることが重要です。 - 歯周病患者:
手術前に歯周病の徹底的な治療を完了させ、手術後は定期的に経過観察を行い、歯肉の健康状態を把握する必要がある。
インプラントの構造
現代の歯科修復における「ゴールドスタンダード」であるインプラントの構造は、天然歯の咀嚼機能、審美性、長期的な安定性を再現するように独創的に設計されています。専門的な見地から、インプラントシステムは3つのコアコンポーネントで構成されています:
1.インプラント
定義
外科的に顎の骨に挿入された金属製のスクリューは、「人工歯根」として機能し、修復物全体を生体力学的に支えます。
主な特徴
- 素材:
優れた生体適合性で知られる医療グレードの純チタン(グレードIV)またはチタン合金は、以下を可能にします。 オッセオインテグレーション (インプラントと骨組織の直接結合)。 - 表面処理:
サンドブラスト、酸エッチング、レーザーによる微細構造化などの技術は、表面積を増大させ、骨細胞の付着と統合を促進する。 - シェイプデザイン:
- ルートフォームインプラント: 天然歯根を模倣し、ほとんどの標準的な症例に適しています。
- 円筒形のインプラント: 骨量が限られている症例や即時埋入が可能な症例に使用される。
- テーパーインプラント: 即座の積み込みやエステティック・ゾーンでの使用に最適。
臨床的意義
インプラントの成功は、オッセオインテグレーションの質に左右される。術前の画像診断(CBCTスキャンなど)は、骨密度、骨量、インプラントの安定性を評価するために行われます。
2.アバットメント
定義
インプラントと補綴物の間にある中間的なコネクターで、咀嚼力を伝達し、最終補綴物の位置や角度を調整する役割を担う。
主な特徴
- 素材:
チタン合金、ジルコニア、またはカスタムメイド(CAD/CAM技術による)。 - アバットメントの種類
- プレハブの橋台: ほとんどのケースで標準化された設計。
- カスタム・アバットメント 最適な審美的結果を得るために、歯肉の輪郭に合わせて調整します。
- 角度のついたアバットメント: インプラントの角度の不一致を補い、歯肉退縮を防ぎます。
- 機能
- 軟組織シール: 歯肉と生物学的シールを形成し、細菌の侵入をブロックする。
- 応力分布: 回転防止設計により、インプラントの微小運動とストレスを最小限に抑えます。
臨床的意義
アバットメントの選択は、補綴物の適合と周囲の軟組織の審美性に直接影響します。最適な結果を得るためには、歯肉のバイオタイプ(厚い組織と薄い組織)に基づいたカスタマイズが重要です。
3.補綴物(クラウン、ブリッジ、義歯)
定義
アバットメントに装着された目に見える人工歯(または複数の歯)は、咀嚼機能と審美性の両方を回復します。
主な特徴
- 素材オプション:
- オールセラミックの補綴物: ジルコニア、ガラスセラミック(IPS e.maxなど)-審美領域に最適です。
- ポーセレン溶融金属(PFM): 貴金属(例:金合金)または卑金属(例:コバルトクロム)-臼歯に最適。
- アタッチメントの方法:
- スクリューリテイン: アバットメントのネジ穴で固定するため、メンテナンスが容易。
- セメント保持: レジンセメントによる接着-審美性の高い症例に好ましい。
- デザインタイプ:
- シングルクラウン: 個々の歯の欠損に対応。
- ブリッジ 隣接する複数の歯が欠損している場合。
- オーバーデンチャー: 無歯顎(歯のない)アーチ用のインプラント支持式可撤式義歯。
臨床的意義
補綴のデザインはバランスが重要 機能負荷 (例えば、後方領域での咀嚼力)を持つ。 美的要件 (例えば、前歯の透明感や色の一致など)。
インプラント構造の臨床的相乗効果
- 生体力学的安定性:
インプラント-アバットメント-人工歯根の複合体は、応力緩衝システムを形成し、微小移動と骨吸収を抑制する。 - 軟部組織美容:
よく設計されたアバットメントとプロテーゼは、自然な歯肉乳頭をシミュレートし、本物そっくりのエマージェンス・プロファイルを作成することができます。 - 長期メンテナンス:
モジュラーデザイン(取り外し可能なインプラント、アバットメント、プロテーゼのコンポーネント)により、長期にわたるクリーニング、モニタリング、修理が容易に行えます。
歯科インプラントの材料選択
歯科インプラント修復の分野では、インプラントの材料の選択は、インプラントの成功、寿命、および全体的なユーザーエクスペリエンスを決定する重要な要因の1つです。様々な材料がある中で、高品質のチタン合金は、そのユニークな利点により、最も一般的に使用されています。
チタン合金は卓越した生体適合性を提供します。顎骨に移植された場合、人体は最小限の拒絶反応を示します。これは主に、チタンの表面に緻密な酸化物層が自然に形成され、金属イオンが周囲の組織に放出されるのを効果的に防ぐためです。この保護層は「シールド」のような役割を果たし、アレルギー反応や炎症、その他の悪影響のリスクを軽減します。これにより、インプラントは人体と調和しながら共存することができ、長期的な安定性のための強固な基礎を築くことができるのです。
強度の面では、チタン合金は非常に優れた性能を発揮します。口腔内環境は動的で複雑であり、常に咀嚼や咬合による力を受けています。高品質のチタン合金は、高い強度と優れた靭性を併せ持つため、破折や変形を起こすことなく、大きな咬合力に耐えることができます。弾力性のある "保護者 "のように、チタンは揺るぎないサポートを提供し、インプラントが天然歯のように機能し、患者の日常的な食事のニーズを満たすことを保証します。
生体適合性と機械的強度の組み合わせにより、チタン合金は歯科インプラントの安定性と耐久性の両方を保証します。埋入後、周囲の顎骨と強固なオッセオインテグレーション結合を形成し、天然の歯根のようにしっかりとインプラントを固定します。この強固な結合は、使用中の確実な適合を保証するだけでなく、インプラントの寿命を大幅に延ばし、患者に長期的な利益をもたらします。
歯科技術の進化に伴い、多くの新しいインプラント材料が出現しています。しかし、高品質のチタン合金は、その長年の臨床的成功と信頼性により、この分野でのかけがえのない基準であり続けています。チタン合金は、健康的で審美性に優れ、長持ちするインプラント修復物を無数の患者に提供し続けています。
歯科インプラント失敗の可能性のある原因
不十分な口腔衛生 - 不十分な術後ケア
インプラント手術後の口腔衛生を良好に保つことは非常に重要です。しかし、必要な注意を払わない患者さんもいます。不適切なブラッシング技術や誤ったフロッシングの習慣により、インプラント埋入部位の周囲にプラークが蓄積します。プラークは「見えない殺人者」とも呼ばれ、徐々に歯石となって固まり、歯周組織を刺激して炎症を引き起こします。症状が悪化すると、インプラントが周囲の骨と結合する部分に細菌が侵入し、オッセオインテグレーションが損なわれ、感染を引き起こす可能性があります。このプロセスは、最終的にインプラントの失敗につながります。
不十分な骨量 - インプラントの安定性を妨げる
歯科インプラントの成功は確実なオッセオインテグレーションに大きく依存しており、そのためには十分な骨量が必要です。十分な骨量がない患者にとって、インプラントは浅い土に植えられた種子のようなもので、しっかりと固定するのに苦労します。咀嚼による力が加わると、インプラントはゆるみ、周囲の骨組織としっかりと結合できなくなる可能性があります。このような場合、インプラントの機能性が損なわれ、故障のリスクも高まります。このような場合、骨移植が不可欠になります。自家骨、同種移植片、合成骨材を使用することで、骨量を回復させ、インプラントの強固な土台とすることができます。
喫煙とその他の有害な習慣 - 喫煙の影響
喫煙はインプラントの治癒と安定性に著しい悪影響を及ぼします。タバコに含まれる有害物質は歯茎の血管を収縮させ、血流を低下させ、インプラント周囲の組織への栄養供給を損ないます。さらに、喫煙は免疫系を弱め、感染に対する抵抗力を低下させ、治癒プロセスを遅らせます。治りが悪いと、インプラントと骨の結合が不十分になり、失敗のリスクが大幅に高まります。
ブラキシズム - 歯ぎしりがインプラントに与える影響
歯ぎしり(ブラキシズム)は有害な口腔習慣であり、インプラント患者にとって深刻なリスクとなります。歯ぎしりの際に発生する過剰な咬合力は、インプラントに直接影響します。このような不自然な応力は、時間の経過とともに、インプラントの構造部品を損傷し、インプラントのゆるみや破折を引き起こす可能性があります。また、歯ぎしりはインプラント周囲の骨吸収を引き起こし、インプラントの安定性をさらに損ないます。
その他の要因 - 糖尿病、薬など
特定の健康状態や投薬も、インプラントの治癒や安定性に影響を与える可能性があります。例えば、糖尿病のコントロールが不十分な患者は、免疫反応が弱まり、創傷治癒が遅れ、感染やインプラントの失敗の可能性が高まります。免疫抑制剤やコルチコステロイドなどの特定の薬剤を長期間使用すると、骨の代謝や免疫機能が阻害され、インプラントと骨の結合が阻害され、失敗のリスクが高まる可能性があります。
失敗したインプラントの治療法
インプラントに不具合が生じた場合、迅速かつ効果的な処置が重要です。一般的に、失敗したインプラントは、周辺組織へのさらなる損傷を防ぐために、まず除去する必要があります。この除去により、インプラント埋入部位の骨が失われる可能性があるため、将来のインプラント埋入に適した土台を回復するために、骨移植などの骨再建処置が必要となります。治癒が完了し、十分な骨が再生されれば、新しいインプラントを最適なタイミングで埋入することができ、十分なサポートを確保することで、再び失敗する可能性を最小限に抑えることができます。
インプラントの失敗を防ぐには
インプラントの失敗を防ぐには、包括的なアプローチが必要です。熟練した経験豊富な歯科医を選ぶことが重要です。なぜなら、歯科医は個々の患者のニーズに合わせて治療計画を立て、手術の成功率を最大限に高めることができるからです。術後は、適切な口腔衛生やバランスのとれた食事など、すべてのケアに関する指示にしっかりと従わなければなりません。また、定期的な歯科検診も欠かせません。専門家による監視があれば、早期警告の兆候をいち早く発見して対処することができ、インプラントの長期的な安定性と機能性を確保することができます。