Con il continuo progresso della tecnologia odontoiatrica, gli impianti dentali sono diventati gradualmente la soluzione più diffusa per affrontare la perdita dei denti. Impiantando radici dentali artificiali nell'osso mascellare, gli impianti dentali simulano la struttura e la funzione dei denti naturali. Non solo assomigliano molto ai denti naturali nell'aspetto, ma ripristinano efficacemente la capacità di masticare, migliorando significativamente la qualità della vita del paziente. Tuttavia, il dibattito sul fatto che gli impianti dentali siano una soluzione "permanente" persiste. I pazienti spesso si chiedono: Gli impianti dentali possono durare tutta la vita come i denti naturali? Quali fattori influenzano la loro durata?
In realtà, la "permanenza" degli impianti dentali non significa un uso indefinito, per tutta la vita, ma piuttosto una stabilità a lungo termine basata su standard medici. I dati clinici internazionali dimostrano che, con una procedura e una manutenzione adeguate, il tasso di sopravvivenza a 10 anni degli impianti dentali può superare i 95% e alcuni pazienti possono utilizzarli per oltre 20 anni. Tuttavia, la durata di vita di un impianto dentale è strettamente correlata a fattori quali la scelta del materiale, le abitudini di igiene orale, la salute generale e le cure post-operatorie. Ad esempio, gli impianti in lega di titanio, noti per la loro eccellente biocompatibilità, sono diventati lo standard globale; mentre un volume osseo insufficiente o l'abitudine al fumo possono ridurre significativamente la durata dell'impianto.
Questo articolo inizierà spiegando i principi di base degli impianti dentali e, in combinazione con dati clinici e pareri di esperti, analizzerà sistematicamente i fattori che influenzano la durata di vita degli impianti dentali, i consigli per la manutenzione quotidiana, le cause comuni di fallimento e le strategie preventive. Questo aiuterà i pazienti a comprendere scientificamente la natura "permanente" degli impianti dentali e fornirà consigli pratici per la manutenzione.
Vantaggi degli impianti dentali
Stabilità a lungo termine
Come soluzione definitiva per i denti mancanti, gli impianti dentali devono i loro vantaggi principali all'integrazione dei principi biomimetici e della tecnologia di osteointegrazione. Gli impianti in lega di titanio, potenziati da tecniche di trattamento superficiale come la sabbiatura e la mordenzatura acida o da rivestimenti in idrossiapatite, aumentano la loro attività biologica e formano una connessione diretta osso-osso (osteointegrazione) con l'osso mascellare. In questo modo si crea un sistema meccanico simile alle radici dei denti naturali. Studi clinici dimostrano che il tasso di sopravvivenza a 5 anni degli impianti correttamente posizionati supera i 98% e il tasso di sopravvivenza a 10 anni è superiore a 95%, con alcuni casi che mantengono la funzione per tutta la vita. Questa stabilità supera in modo significativo le opzioni restaurative tradizionali come le protesi o i ponti fissi, in particolare nei casi di perdita multipla di denti o di arcate edentule, dove gli impianti dentali dimostrano vantaggi a lungo termine ancora maggiori.
Funzione ed estetica combinate
Gli impianti dentali non ripristinano solo la struttura dei denti, ma ricostruiscono la relazione occlusale (come la distanza verticale e l'angolo di guida anteriore), recuperando oltre 90% di efficienza masticatoria. Questo previene efficacemente i disturbi dell'articolazione temporo-mandibolare (ATM) e i traumi occlusali causati dalla perdita dei denti. Il design del restauro (come le corone in ceramica integrale in zirconia) utilizza la tecnologia di scansione digitale e progettazione assistita da computer (CAD/CAM) per garantire un adattamento preciso ai denti vicini (adattamento marginale ≤ 50μm). In questo modo si ripristinano i contorni naturali delle gengive e l'estetica del sorriso. Le indagini sulla soddisfazione dei pazienti dimostrano che la qualità di vita legata alla salute orale (OHRQoL) migliora entro il 30%-50% post-impianto, con un significativo aumento della fiducia sociale.
Effetti biologici dell'osteointegrazione
Il meccanismo di osteointegrazione degli impianti dentali stimola il metabolismo delle cellule ossee, mantenendo l'altezza e la densità dell'osso alveolare (con un tasso di riassorbimento osseo medio annuo di < 0,2 mm). Contrasta efficacemente il riassorbimento verticale e orizzontale della cresta alveolare che spesso si verifica dopo la perdita dei denti. Questo effetto è particolarmente significativo nelle tecniche di impianto e carico immediato, dove la stabilità precoce dell'impianto e l'equilibrio dinamico delle forze occlusali favoriscono la rigenerazione e la vascolarizzazione ossea. Rispetto ai metodi di restauro tradizionali, gli impianti dentali riducono il rischio di riassorbimento della cresta alveolare di circa 70%, fornendo una base più stabile per i futuri restauri (come le protesi supportate da impianti).
Comfort e convenienza
Gli impianti dentali possono essere inseriti con le tecniche "impianto immediato-ripristino immediato" o "impianto ritardato-carico immediato", consentendo di ottenere restauri fissi subito dopo l'intervento. In questo modo si elimina la necessità di rimozione e pulizia giornaliera, eliminando completamente il disagio, la pressione della piastra di base e il rischio di ulcere mucosali associati alle protesi rimovibili. Il sistema di navigazione implantare digitale (come la navigazione dinamica o le mascherine statiche) guida il posizionamento degli impianti con una precisione sub-millimetrica grazie all'imaging 3D, riducendo in modo significativo il trauma chirurgico e il gonfiore post-operatorio. I punteggi del dolore del paziente (VAS) sono ridotti di 60% rispetto agli interventi chirurgici tradizionali e il periodo di guarigione è ridotto a 3-6 mesi, garantendo un comfort a lungo termine molto simile a quello dei denti naturali.
Tasso di successo e fattori chiave che influenzano il successo degli impianti dentali
1. Tasso di successo degli impianti dentali
Dati sul tasso di successo:
Il tasso di successo complessivo degli impianti dentali è in genere superiore a 95%, con alcuni istituti medici di alta qualità che raggiungono tassi di successo pari a 98%-99%. Questi dati riflettono la maturità della tecnologia degli impianti dentali, ma il tasso di successo effettivo può variare a causa delle differenze individuali.
Fonti di variazione del tasso di successo:
- Dimensione tempo: I tassi di successo a breve termine (1-5 anni) sono solitamente più elevati, mentre quelli a lungo termine (oltre 10 anni) possono diminuire leggermente a causa di fattori quali il riassorbimento osseo e la malattia parodontale.
- Le differenze individuali: Fattori come l'età del paziente, la densità ossea, le abitudini di igiene orale e lo stato di salute generale possono influire direttamente sulla percentuale di successo.
2. Fattori chiave che influenzano il successo degli impianti dentali
| Fattore | Meccanismo di influenza | Casi tipici |
|---|---|---|
| Densità ossea | Una massa ossea insufficiente può portare a una scarsa stabilità iniziale dell'impianto, compromettendo l'osteointegrazione. | La regione posteriore superiore, dove la qualità dell'osso è spesso scarsa, può richiedere un innesto osseo; la regione anteriore inferiore tende ad avere una migliore densità ossea, con conseguenti tassi di successo più elevati. |
| Salute delle gengive | Le malattie gengivali come la gengivite o la parodontite possono portare alla perimplantite, causando l'allentamento e il fallimento dell'impianto. | Le malattie gengivali devono essere trattate accuratamente prima dell'intervento e il mantenimento regolare della salute delle gengive è essenziale dopo l'intervento. |
| Abitudine al fumo | La nicotina inibisce l'attività delle cellule ossee, aumenta il rischio di infezioni e riduce i tassi di successo di circa 10%-20%. | I fumatori dovrebbero smettere di fumare almeno 2 settimane prima dell'intervento, e se continuano a fumare dopo l'intervento potrebbero essere necessari controlli più frequenti. |
| Salute generale | Condizioni come il diabete o l'osteoporosi possono ritardare la guarigione delle ossa, mentre i disturbi del sistema immunitario aumentano il rischio di infezioni. | I pazienti diabetici dovrebbero controllare i livelli di zucchero nel sangue e quelli affetti da osteoporosi dovrebbero integrare il calcio. |
3. Strategie per migliorare il tasso di successo degli impianti dentali
Valutazione pre-intervento:
- Esame orale completo (TAC, valutazione parodontale)
- Screening sanitario completo (esami del sangue, funzione coagulativa)
- Sviluppare un piano di trattamento personalizzato
Procedure intra-operatorie:
- Scegliere un implantologo esperto
- Procedure sterili e rigorose per ridurre al minimo il rischio di infezione.
- Angolo e profondità di impianto precisi per garantire la stabilità iniziale
Assistenza post-operatoria:
- Applicare impacchi freddi entro 24 ore, evitare l'attività fisica vigorosa.
- Seguire gli antibiotici e gli antidolorifici prescritti
- Rimuovere le suture 7-10 giorni dopo l'intervento, evitando di esercitare pressione sul sito implantare.
Manutenzione a lungo termine:
- Controlli regolari (ogni 6 mesi)
- Pulizia dentale professionale (1-2 volte l'anno)
- Trattamento tempestivo della perimplantite
4. Raccomandazioni per la gestione di casi speciali
- Impianto immediato:
Adatto per le cavità senza infezione, con tassi di successo paragonabili all'impianto ritardato. Tuttavia, è necessario attenersi rigorosamente alle indicazioni. - Chirurgia di aumento dell'osso:
Quando la densità ossea è insufficiente, per aumentare il volume osseo si ricorre a tecniche come la rigenerazione ossea guidata (GBR) o gli interventi di rialzo del seno mascellare, con un tasso di successo di circa 90%. - Impianto di edentulia ad arco completo:
Con la tecnica All-on-4/6, gli impianti vengono inclinati per ottenere restauri fissi, con una percentuale di successo di circa 95%.
Gli impianti dentali sono permanenti?
1. Durata e durata di vita degli impianti dentali
Gli impianti dentali non sono "permanenti" nel senso tradizionale del termine, ma la loro durata di vita supera in genere i 20 anni, e alcuni pazienti possono addirittura utilizzarli per tutta la vita. La durata prevista di un impianto è influenzata da diversi fattori:
- Materiale dell'impianto:
I materiali biocompatibili, come le leghe di titanio, formano legami stabili con il tessuto osseo, prolungando la durata dell'impianto. - Cura del cavo orale:
Una pulizia giornaliera inadeguata può portare a una perimplantite, compromettendo la stabilità a lungo termine. - Salute generale:
Condizioni come il diabete e l'osteoporosi possono ritardare la guarigione dell'osso, riducendo la durata dell'impianto.
2. Confronto con altri metodi di restauro
| Metodo di restauro | Vantaggi | Svantaggi | Durata della vita |
|---|---|---|---|
| Impianti dentali | Stabile, durevole e vicino alla funzione del dente naturale | Costo iniziale elevato, richiede un intervento chirurgico | 20+ anni |
| Protesi tradizionali | Costi ridotti, ampia adattabilità | Richiede la sostituzione ogni 3-5 anni, è soggetta a usura. | 3-8 anni (richiede la sostituzione) |
| Ponti fissi | Non è necessario un intervento chirurgico, è esteticamente gradevole | Richiede la molatura dei denti adiacenti, adattabilità limitata | 10-15 anni |
3. Misure chiave per prolungare la durata di vita degli impianti dentali
- Manutenzione dell'igiene orale:
- Utilizzare quotidianamente uno spazzolino da denti a setole morbide, il filo interdentale e gli strumenti speciali per la pulizia degli impianti.
- Programmare regolarmente una pulizia professionale (consigliata ogni 6 mesi).
- Adattamento dello stile di vita:
- Smettere di fumare e limitare l'assunzione di alcol, poiché la nicotina inibisce l'attività delle cellule ossee.
- Evitare di masticare oggetti duri per evitare danni meccanici all'impianto.
- Controlli regolari:
- Controlli ogni 3 mesi durante il primo anno dopo l'intervento, poi ogni 6-12 mesi per verificare la stabilità dell'impianto.
- Affrontare tempestivamente problemi come la perimplantite o l'allentamento del moncone.
- Gestione della salute generale:
- Controllare la glicemia e la pressione arteriosa per ridurre il rischio di infezioni.
- I pazienti affetti da osteoporosi devono seguire il consiglio del medico di integrare calcio e vitamina D.
4. Considerazioni speciali in alcuni casi
- Impianto immediato:
Richiede tecniche rigorosamente sterili e i pazienti devono evitare attività faticose dopo l'intervento. La stabilità iniziale può essere leggermente inferiore rispetto all'impianto ritardato. - Impianto di edentulia ad arco completo:
Quando si utilizzano le tecniche All-on-4/6, è importante mantenere l'equilibrio occlusale ed evitare una pressione eccessiva su un lato. - Pazienti con malattia parodontale:
Prima dell'intervento chirurgico è necessario completare un trattamento accurato della malattia parodontale e programmare controlli regolari per monitorare la salute delle gengive dopo l'intervento.
Struttura di un impianto dentale
La struttura di un impianto dentale, che rappresenta il "gold standard" del restauro dentale moderno, è ingegnosamente progettata per replicare la funzione masticatoria, l'estetica e la stabilità a lungo termine dei denti naturali. Dal punto di vista professionale, il sistema implantare è costituito da tre componenti fondamentali:
1. Impianto
Definizione:
Una vite metallica inserita chirurgicamente nell'osso mascellare, che funge da "radice dentale artificiale" e fornisce un supporto biomeccanico all'intero restauro.
Caratteristiche principali:
- Materiale:
Titanio puro di grado medicale (grado IV) o lega di titanio, noti per l'eccellente biocompatibilità, che consentono osteointegrazione (il legame diretto tra impianto e tessuto osseo). - Trattamento della superficie:
Tecniche come la sabbiatura, la mordenzatura con acido o la microstrutturazione laser aumentano la superficie e favoriscono l'attaccamento e l'integrazione delle cellule ossee. - Design della forma:
- Impianti in forma di radice: Imita le radici dei denti naturali, adatto alla maggior parte dei casi standard.
- Impianti cilindrici: Utilizzato nei casi con volume osseo limitato o per l'impianto immediato.
- Impianti conici: Ideale per il carico immediato o per l'utilizzo nella zona estetica.
Significato clinico:
Il successo dell'impianto dipende dalla qualità dell'osteointegrazione. L'imaging preoperatorio (ad esempio, scansioni CBCT) viene utilizzato per valutare la densità e il volume dell'osso e la stabilità dell'impianto.
2. Abutment
Definizione:
Il connettore intermedio tra l'impianto e la protesi, responsabile della trasmissione delle forze masticatorie e della regolazione della posizione e dell'angolo del restauro definitivo.
Caratteristiche principali:
- Materiale:
Lega di titanio, zirconia o su misura (tramite tecnologia CAD/CAM). - Tipi di monconi:
- Monconi prefabbricati: Design standardizzati per la maggior parte dei casi.
- Abutment personalizzati: Su misura per adattarsi ai contorni gengivali per ottenere risultati estetici ottimali.
- Monconi angolati: Compensano le discrepanze dell'angolo implantare e aiutano a prevenire la recessione gengivale.
- Funzioni:
- Tenuta dei tessuti molli: Forma un sigillo biologico con la gengiva per bloccare l'invasione batterica.
- Distribuzione delle sollecitazioni: Il design antirotazione riduce al minimo i micromovimenti e le sollecitazioni sull'impianto.
Significato clinico:
La scelta del moncone influisce direttamente sull'adattamento della protesi e sull'estetica dei tessuti molli circostanti. La personalizzazione in base al biotipo gengivale (tessuto spesso o sottile) è fondamentale per ottenere risultati ottimali.
3. Protesi (corona, ponte o protesi)
Definizione:
Il dente (o i denti) artificiale visibile, fissato al pilastro, ripristina la funzione masticatoria e l'estetica.
Caratteristiche principali:
- Opzioni di materiale:
- Protesi in ceramica integrale: Zirconia, vetroceramica (ad es. IPS e.max) - ideale per la zona estetica.
- Porcellana-fusa-metallo (PFM): Metalli nobili (ad esempio, lega d'oro) o metalli di base (ad esempio, cobalto-cromo) - ideali per i denti posteriori.
- Metodi di attacco:
- Avvitato: Fissato attraverso un foro per la vite nell'abutment, consente una manutenzione più semplice.
- Mantenuto in cemento: Incollaggio con cemento resinoso - da preferire nei casi altamente estetici.
- Tipi di design:
- Corona singola: Per i singoli denti mancanti.
- Ponte: Per denti mancanti multipli adiacenti.
- Overdenture: Protesi rimovibili supportate da impianti per arcate edentule (senza denti).
Significato clinico:
Il design protesico deve bilanciare carico funzionale (ad esempio, forze masticatorie nelle regioni posteriori) con requisiti estetici (ad esempio, traslucenza e corrispondenza di colore nei denti anteriori).
Sinergia clinica della struttura implantare
- Stabilità biomeccanica:
Il complesso impianto-abutment-protesi forma un sistema di compensazione dello stress, riducendo i micromovimenti e il riassorbimento osseo. - Estetica dei tessuti molli:
Un moncone e una protesi ben progettati possono simulare le papille gengivali naturali e creare un profilo di emergenza realistico. - Manutenzione a lungo termine:
Il design modulare (con impianto, abutment e componenti protesici rimovibili) consente una comoda pulizia, il monitoraggio e le riparazioni nel tempo.
Selezione del materiale per gli impianti dentali
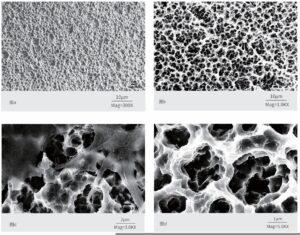
Nel campo del restauro degli impianti dentali, la scelta del materiale implantare è uno dei fattori chiave che determinano il successo, la longevità e l'esperienza complessiva dell'utente dell'impianto. Tra i vari materiali disponibili, le leghe di titanio di alta qualità sono diventate le più utilizzate grazie ai loro vantaggi unici.
Le leghe di titanio offrono una biocompatibilità eccezionale. Quando vengono impiantate nell'osso mascellare, il corpo umano mostra reazioni di rigetto minime. Ciò è dovuto principalmente al fatto che sulla superficie del titanio si forma naturalmente un denso strato di ossido che impedisce efficacemente il rilascio di ioni metallici nei tessuti circostanti. Questo strato protettivo agisce come uno "scudo", riducendo il rischio di reazioni allergiche, infiammazioni e altri effetti negativi. Consente all'impianto di coesistere armoniosamente con il corpo umano, ponendo solide basi per una stabilità a lungo termine.
In termini di resistenza, le leghe di titanio offrono prestazioni eccezionali. L'ambiente orale è dinamico e complesso, costantemente sottoposto alle forze della masticazione e del morso. Le leghe di titanio di alta qualità possiedono sia un'elevata resistenza che un'eccellente tenacità, che consente loro di sopportare forze occlusali significative senza fratturarsi o deformarsi. Come un "guardiano" resiliente, il titanio fornisce un supporto costante, assicurando che l'impianto dentale funzioni come un dente naturale e soddisfi le esigenze alimentari quotidiane del paziente.
Grazie alla combinazione di biocompatibilità e resistenza meccanica, le leghe di titanio garantiscono la stabilità e la durata degli impianti dentali. Dopo l'inserimento, formano un forte legame osteointegrato con l'osso mascellare circostante, ancorando l'impianto saldamente come una radice dentale naturale. Questa solida integrazione non solo garantisce un accoppiamento sicuro durante l'uso, ma prolunga anche in modo significativo la durata dell'impianto, offrendo benefici a lungo termine al paziente.
Con la continua evoluzione della tecnologia dentale, sono emersi molti nuovi materiali implantari. Tuttavia, le leghe di titanio di alta qualità rimangono uno standard insostituibile nel settore grazie al loro successo clinico e alla loro affidabilità di lunga data. Continuano a fornire a innumerevoli pazienti restauri implantari sani, esteticamente gradevoli e di lunga durata.
Cause potenziali di fallimento degli impianti dentali
Scarsa igiene orale - Cure post-operatorie inadeguate
Mantenere una buona igiene orale dopo la chirurgia implantare è fondamentale. Tuttavia, alcuni pazienti non vi dedicano la necessaria attenzione. Tecniche di spazzolamento inadeguate e abitudini scorrette di utilizzo del filo interdentale permettono alla placca di accumularsi intorno al sito implantare. La placca, spesso definita "killer invisibile", si indurisce gradualmente in tartaro, che irrita il tessuto gengivale e scatena l'infiammazione. Quando la condizione peggiora, i batteri possono infiltrarsi nell'area in cui l'impianto si integra con l'osso circostante, compromettendo l'osteointegrazione e causando un'infezione. Questo processo può infine portare al fallimento dell'impianto.
Volume osseo insufficiente - ostacolo alla stabilità dell'impianto
Il successo dell'impianto dentale si basa molto su una solida osteointegrazione, che richiede un volume osseo sufficiente. Per i pazienti che non dispongono di una massa ossea adeguata, l'impianto è come un seme piantato in un terreno poco profondo: fatica a stabilire una presa salda. Se sottoposto alle forze della masticazione, l'impianto può allentarsi e non riuscire a legarsi saldamente al tessuto osseo circostante. Questo compromette la funzionalità e aumenta il rischio di fallimento. In questi casi, l'innesto osseo diventa essenziale. Utilizzando osso autogeno, allotrapianti o materiali ossei sintetici, è possibile ripristinare il volume osseo per fornire una solida base all'impianto.
Il fumo e altre abitudini dannose - Gli effetti del fumo
Il fumo ha un impatto notevolmente negativo sulla guarigione e sulla stabilità dell'impianto. Le sostanze nocive contenute nel tabacco restringono i vasi sanguigni delle gengive, riducendo il flusso sanguigno e compromettendo l'apporto di sostanze nutritive ai tessuti intorno all'impianto. Inoltre, il fumo indebolisce il sistema immunitario, riduce la resistenza alle infezioni e rallenta il processo di guarigione. Una scarsa guarigione porta a un legame inadeguato tra l'impianto e l'osso, aumentando notevolmente il rischio di fallimento.
Bruxismo - L'impatto del digrignamento dei denti sugli impianti
Il bruxismo, o digrignamento dei denti, è un'abitudine orale dannosa e rappresenta un serio rischio per i pazienti con impianti dentali. L'eccessiva forza del morso generata durante il digrignamento influisce direttamente sull'impianto. Nel tempo, questo stress innaturale può danneggiare i componenti strutturali dell'impianto, causandone l'allentamento o addirittura la frattura. Il bruxismo può anche portare al riassorbimento dell'osso intorno all'impianto, compromettendone ulteriormente la stabilità.
Altri fattori - Diabete, farmaci e altro ancora
Anche alcune condizioni di salute e alcuni farmaci possono influire sulla guarigione e sulla stabilità dell'impianto. Ad esempio, i pazienti con diabete mal controllato possono avere risposte immunitarie indebolite e ritardi nella guarigione delle ferite, aumentando la probabilità di infezione e fallimento dell'impianto. L'uso a lungo termine di alcuni farmaci, come gli immunosoppressori o i corticosteroidi, può interferire con il metabolismo osseo e la funzione immunitaria, ostacolando l'integrazione tra impianto e osso e aumentando il rischio di fallimento.
Opzioni di trattamento per impianti dentali falliti
Quando un impianto dentale fallisce, è fondamentale un intervento rapido ed efficace. In genere, l'impianto fallito deve essere prima rimosso per evitare ulteriori danni ai tessuti circostanti. La rimozione può comportare una perdita di osso nel sito dell'impianto, rendendo necessarie procedure di ricostruzione ossea, come l'innesto osseo, per ripristinare una base adeguata per l'impianto futuro. Una volta completata la guarigione e rigenerata una quantità sufficiente di osso, è possibile inserire un nuovo impianto al momento ottimale, garantendo un supporto adeguato per ridurre al minimo le possibilità di un altro fallimento.
Come prevenire il fallimento dell'impianto
La prevenzione del fallimento degli impianti dentali richiede un approccio completo. La scelta di un odontoiatra esperto e competente è essenziale, in quanto può personalizzare i piani di trattamento in base alle esigenze del singolo paziente e massimizzare il successo dell'intervento. Dopo l'intervento, i pazienti devono seguire attentamente tutte le istruzioni per la cura, tra cui una corretta igiene orale e una dieta ben bilanciata. Anche i controlli odontoiatrici regolari sono fondamentali; con un monitoraggio professionale, è possibile individuare e affrontare tempestivamente eventuali segnali di allarme, garantendo la stabilità e la funzionalità a lungo termine dell'impianto.