Nel campo del restauro orale, gli impianti dentali hanno portato nuove speranze a molti pazienti afflitti dalla perdita o dall'estrazione di denti. Spesso considerati il "sostituto perfetto" dei denti mancanti, gli impianti aiutano le persone a ritrovare un sorriso sicuro e una normale funzionalità orale. Tuttavia, la perimplantite, una condizione infiammatoria, spesso minaccia silenziosamente la salute di questi impianti.
Quando si verifica una malattia perimplantare, significa che i tessuti molli che circondano l'impianto si sono infettati e iniziano a deteriorarsi. I pazienti possono avvertire dolore, gonfiore e persino difficoltà nel mordere e masticare. Senza un intervento e un trattamento tempestivi, il rischio di fallimento dell'impianto aumenta notevolmente, rendendo vani tutti gli sforzi e le aspettative precedenti.
La peri-implantite è comunemente associata a una scarsa igiene orale, rendendo essenziale una pulizia efficace intorno all'impianto. Nella pratica clinica, i dentisti si affidano spesso a uno strumento specializzato, noto come spazzolino per titanio, per la pulizia intorno agli impianti. Questo strumento aiuta a controllare la progressione dell'infiammazione e a ripristinare la salute orale.
Quindi, come possiamo pulire in modo scientifico ed efficace la perimplantite? Esploriamo insieme le tecniche e i metodi corretti.
Che cos'è la mucosite peri-impianto?
La mucosite perimplantare rappresenta la fase iniziale della progressione delle malattie perimplantari, proprio come la gengivite è la fase iniziale della malattia parodontale. In questa fase, i tessuti molli che circondano l'impianto si infettano, ma l'osso sottostante non è ancora stato intaccato.
Rispetto alla condizione più avanzata della perimplantite, la mucosite perimplantare è generalmente più facile da trattare. Con buone abitudini di igiene orale e regolari pulizie dentali professionali (come la detartrasi e la lucidatura), i pazienti possono prevenire efficacemente l'insorgenza di questa malattia o controllarla nelle sue fasi iniziali, evitando così un ulteriore deterioramento.
Tuttavia, è importante riconoscere che gli impianti dentali hanno una resistenza significativamente inferiore ai danni indotti dal biofilm rispetto ai denti naturali. Il biofilm è uno strato complesso di microrganismi, come i batteri, che si forma sulla superficie dei denti o degli impianti ed erode continuamente i tessuti orali circostanti. Pertanto, sia che si abbiano impianti o denti naturali, è fondamentale prevenire le malattie perimplantari e parodontali.
Solo attraverso una diligente cura preventiva possiamo garantire che sia i denti artificiali che quelli naturali rimangano sani, stabili e in grado di servirci a lungo termine.
Quanto è comune la perimplantite?
La prevalenza effettiva della perimplantite non è una cifra fissa, poiché varia a seconda delle caratteristiche della popolazione in studio e dei criteri diagnostici utilizzati per definire la condizione. Tuttavia, sulla base di diversi studi, la prevalenza complessiva è stimata intorno al 20%.
Alcune popolazioni presentano un rischio significativamente più elevato di sviluppare la perimplantite. Ad esempio, i fumatori sono più vulnerabili a causa delle sostanze nocive contenute nel tabacco, che influenzano negativamente l'ambiente orale e indeboliscono il sistema immunitario. Anche i pazienti affetti da diabete sono più soggetti a questa condizione, poiché gli squilibri metabolici possono compromettere la guarigione dei tessuti e ridurre la resistenza alle infezioni. Inoltre, i soggetti che ricevono un esame clinico inadeguato possono non cogliere i primi segnali di allarme, permettendo alla malattia di progredire senza essere individuata.
Particolarmente degno di nota è l'aumento del rischio tra i pazienti con impianti dentali di vecchia data. Con la permanenza degli impianti in bocca nel corso degli anni, si accumulano vari fattori biologici e meccanici che sottopongono i tessuti circostanti a uno stress maggiore e aumentano la probabilità di perimplantite.
Cosa causa la peri-implantite?
La perimplantite è spesso strettamente legata a una scarsa igiene orale. Quando la manutenzione della salute orale è inadeguata, i batteri possono accumularsi sotto il bordo gengivale, formando placca dentale e biofilm. Questi batteri incontrollati portano a infezioni e risposte infiammatorie nelle gengive e nella mucosa orale che circonda l'impianto.
Oltre all'igiene inadeguata, diversi altri fattori aumentano significativamente il rischio di perimplantite:
- Il fumo: Il tabagismo influisce negativamente sulla circolazione sanguigna delle gengive, riducendo il flusso sanguigno e compromettendo la salute dei tessuti. I fumatori sono più inclini all'accumulo di placca, che aumenta ulteriormente il rischio di infezioni e infiammazioni intorno agli impianti dentali.
- Diabete: I pazienti con livelli di zucchero nel sangue mal controllati spesso hanno una circolazione ridotta e una guarigione delle ferite compromessa. Ciò indebolisce la capacità dell'organismo di combattere le infezioni, rendendo i tessuti intorno agli impianti più vulnerabili alle infiammazioni.
- Immunosoppressione: I soggetti con sistema immunitario compromesso, come quelli affetti da HIV/AIDS o sottoposti a terapie antitumorali, sono più a rischio, poiché il loro organismo è meno capace di difendersi dagli agenti patogeni che causano la malattia perimplantare e parodontale.
- Posizionamento improprio dell'impianto: Un posizionamento errato dell'impianto o un insufficiente supporto osseo circostante possono rendere il sito più suscettibile all'invasione batterica e all'infiammazione.
- Forza occlusa: Il sovraccarico dell'impianto dovuto alla masticazione frequente di cibi duri o a forze di morso anomale può portare a microfratture sulla superficie dell'impianto. Queste microfratture sono un terreno fertile per i batteri e aumentano il rischio di infezione.
- Corone o restauri mal montati: Componenti protesici disallineati o mal adattati possono irritare i tessuti perimplantari, causando infiammazioni e, in ultima analisi, portando alla perimplantite.
- Saltare gli appuntamenti di follow-up: Dopo l'intervento di implantologia è essenziale sottoporsi a controlli regolari da parte di un parodontologo o di un dentista. Se si saltano questi controlli, i problemi minori possono passare inosservati e trasformarsi in gravi infezioni perimplantari.
Sintomi comuni di perimplantite
La perimplantite è una potenziale complicazione dopo l'intervento di implantologia dentale che può minacciare la stabilità a lungo termine dell'impianto e la salute orale complessiva del paziente. Il riconoscimento precoce dei sintomi è fondamentale per intervenire tempestivamente. Di seguito è riportata una panoramica dettagliata delle manifestazioni cliniche più comuni:
Sintomi gengivali
- Gonfiore o arrossamento: Uno dei segni più evidenti di perimplantite è l'infiammazione gengivale intorno all'impianto. Le gengive sane sono tipicamente rosa, sode e strettamente aderenti alla superficie dell'impianto o del dente. Al contrario, le gengive infiammate appaiono gonfie, ingorgate e di colore rosso o rosso scuro a causa della vasodilatazione, dell'aumento del flusso sanguigno e della fuoriuscita di liquidi in risposta all'infiammazione.
- Fuoriuscita di pus (suppurazione): Con il progredire della patologia, può formarsi un ascesso intorno all'impianto, con conseguente fuoriuscita di pus. I pazienti possono notare secrezioni purulente quando si spazzolano, si sciacquano o mangiano. Talvolta la fuoriuscita è accompagnata da un odore sgradevole. Questo si verifica quando le cellule immunitarie e i tessuti subiscono necrosi e liquefazione durante la lotta dell'organismo contro l'infezione.
- Dolore o tensione: I pazienti possono avvertire dolore o tenerezza nelle gengive che circondano l'impianto, in particolare durante la masticazione, lo spazzolamento o quando l'area viene toccata. L'intensità del dolore varia: alcuni possono provare solo un leggero fastidio, mentre altri soffrono di un dolore intenso che interferisce con le attività quotidiane. Ciò è dovuto alla stimolazione delle terminazioni nervose nel tessuto gengivale infiammato.
Odore orale
- Alito cattivo (alitosi): La perimplantite è spesso associata a un evidente alito cattivo. Questo è causato dalla proliferazione di batteri che decompongono i residui di cibo e le proteine nella cavità orale, producendo composti volatili di zolfo e altre sostanze maleodoranti. L'odore può non essere evidente per il paziente, ma può essere percepito da altri, con potenziali ripercussioni sulle interazioni sociali e sull'autostima del paziente.
Cambiamenti nella stabilità dell'impianto
- Mobilità dell'impianto: La mobilità dell'impianto è un sintomo più avanzato di perimplantite. Normalmente, gli impianti sono osteointegrati e saldamente ancorati all'osso mascellare. Tuttavia, l'infiammazione può portare alla distruzione dell'osso di supporto, con conseguente perdita di stabilità. I pazienti possono sentire che l'impianto si sposta durante la masticazione e, nei casi più gravi, l'impianto può muoversi sensibilmente con una leggera pressione.
Perdita ossea
- Difetti o riassorbimento osseo: Una grave perimplantite può causare una significativa perdita di osso intorno all'impianto. Gli esami radiografici, come le radiografie o la CBCT (tomografia computerizzata a fascio conico), possono rivelare una densità ossea ridotta, una struttura trabecolare alterata e persino difetti ossei visibili. Questa perdita di supporto osseo compromette ulteriormente la stabilità dell'impianto e aumenta il rischio di fallimento dell'impianto.
Quali sono le opzioni di trattamento per la perimplantite?
Il trattamento della perimplantite comprende principalmente lo sbrigliamento meccanico e la terapia antimicrobica. Nei casi più avanzati può essere necessario un intervento chirurgico. Di seguito è riportata una panoramica dettagliata dei metodi di trattamento più comuni:
Debridement meccanico
Principio: strumenti specializzati vengono utilizzati per rimuovere placca dentale, tartaro e tessuto di granulazione infiammato dalla superficie dell'impianto e dai tessuti circostanti. In questo modo si eliminano direttamente le fonti di irritazione, si riducono i mediatori infiammatori e si favorisce la guarigione e la rigenerazione dei tessuti.
Strumenti comuni:
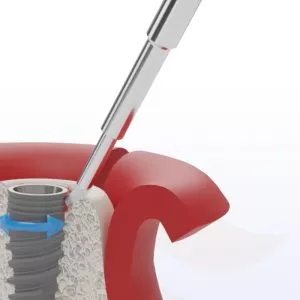
- Spazzole in titanio: Utilizzati dai parodontologi in ambito clinico, questi spazzolini rimuovono efficacemente placca e tartaro dalla superficie dell'impianto e dai tessuti circostanti.
- Scaler a ultrasuoni: Utilizzano vibrazioni ad alta frequenza per rompere e rimuovere i depositi di tartaro.
- Curette manuali: Consentono una pulizia più precisa della superficie dell'impianto e delle tasche parodontali infette.
- Abrasione ad aria (sabbiatura): Offre una buona efficienza di pulizia. Tuttavia, il materiale abrasivo influisce sia sui risultati di pulizia che sulla rugosità della superficie. Ad esempio, il bicarbonato di sodio a particelle grosse è efficace ma aumenta notevolmente la rugosità della superficie.
Terapia antimicrobica
Collutorio antibatterico:
- Clorexidina gluconato: Un collutorio antimicrobico comunemente usato per la perimplantite. Una soluzione di 0,12% può ridurre efficacemente il rischio di infiammazione perimplantare inibendo la colonizzazione batterica. Tuttavia, una concentrazione di 2% può inibire irreversibilmente la migrazione cellulare e ridurre significativamente la vitalità di fibroblasti, mioblasti e osteoblasti in vitro, il che giustifica ulteriori ricerche sulla sicurezza e sull'efficacia.
- Altri collutori: Risciacqui composti a base di borace, formulazioni combinate di clorexidina, ecc. possono essere utilizzati sotto la guida di un dentista.
Gel topici:
Unguento a base di minociclina cloridrato: Può essere applicata localmente o iniettata nel sito interessato per favorire l'eliminazione dei batteri e controllare l'infezione.
Farmaci orali:
Per le infezioni più gravi possono essere prescritti antibiotici sistemici, come metronidazolo, tinidazolo, amoxicillina o roxitromicina. Questi devono essere assunti solo sotto controllo medico professionale.
Trattamento chirurgico
Indicazioni: Quando la perimplantite è grave e i trattamenti non chirurgici hanno controllato l'infezione ma rimangono difetti dell'osso alveolare, può essere necessario un intervento chirurgico.
Tecniche chirurgiche comuni:
- Osteoplastica (Ricostruzione ossea): Rimodella l'osso alveolare danneggiato per favorire la guarigione.
- Innesto osseo: Riempie le aree di perdita ossea per stimolare la rigenerazione ossea.
- Chirurgia del lembo con sbrigliamento: Consiste nel sollevare il lembo gengivale per rimuovere il tessuto infetto e applicare biomateriali per preservare la densità ossea e promuovere la proliferazione cellulare nell'area del difetto.
- Rigenerazione tissutale guidata (GTR): Una bio-membrana viene posizionata sopra il difetto osseo per impedire l'invasione dei tessuti molli, fornendo uno spazio per la formazione di nuovo osso.
- Rimozione dell'impianto: Nei casi di distruzione ossea estesa e mobilità dell'impianto, può essere necessaria la rimozione chirurgica dell'impianto.
Come prevenire la peri-implantite
La prevenzione della perimplantite richiede una cura completa, che comprende l'igiene orale quotidiana, l'adozione di uno stile di vita sano e regolari controlli professionali. Ecco una guida dettagliata:
Igiene orale quotidiana
Tecniche corrette di spazzolamento
- Scegliere lo spazzolino giusto: Utilizzare uno spazzolino con setole morbide e testine piccole per pulire efficacemente intorno all'impianto senza irritare le gengive. Gli spazzolini speciali progettati per gli impianti dentali offrono setole più morbide e testine ergonomiche che si adattano meglio alla struttura orale.
- Padroneggiare il metodo dello spazzolamento: Utilizzare la tecnica Bass: tenere lo spazzolino con un angolo di 45° verso la radice, posizionando le setole in parte nel solco gengivale e in parte sul bordo gengivale. Vibrare delicatamente con brevi movimenti orizzontali (circa 1 mm) 10 volte per sezione, coprendo 2-3 denti alla volta e sovrapponendo l'area di spazzolamento durante i movimenti. Spazzolare almeno due volte al giorno per non meno di 3 minuti ogni volta.
Uso di filo interdentale, spazzolini interdentali e irrigatori orali
- Filo interdentale: I siti implantari sono soggetti alla ritenzione di residui di cibo tra i denti. Far scorrere delicatamente il filo interdentale nello spazio e muoverlo su e giù per pulire le superfici interprossimali.
- Spazzolini interdentali: Ideale per spazi vuoti più ampi o strutture implantari specifiche. Scegliere la misura appropriata e muovere delicatamente il pennello avanti e indietro.
- Irrigatori orali: Utilizza getti d'acqua ad alta pressione per rimuovere detriti e batteri dalle aree difficili da raggiungere. Utilizzare una o due volte al giorno per una pulizia ottimale.
Pulire la corona implantare o la struttura protesica
Utilizzare uno spazzolino da denti con setole morbide per pulire delicatamente la superficie della corona o del restauro implantare. Evitare strumenti duri o affilati per non graffiare la superficie dell'impianto.
Adattamento dello stile di vita
Smettere di fumare
Il fumo riduce il flusso sanguigno nelle gengive e indebolisce le difese immunitarie, rendendo gli impianti più vulnerabili alle infezioni. Gli studi dimostrano che i fumatori hanno una probabilità 2-3 volte maggiore di sviluppare una perimplantite. Smettere di fumare è essenziale per mantenere la salute degli impianti.
Controllo della glicemia
Le persone affette da diabete sono più a rischio a causa di una circolazione ridotta e di una guarigione più lenta. Seguire scrupolosamente i consigli del medico per mantenere i livelli di zucchero nel sangue entro un intervallo normale attraverso un monitoraggio regolare e l'assunzione di farmaci.
Evitare un'eccessiva forza di masticazione
Evitare di masticare cibi duri (ad esempio, noci, gusci di granchio) con gli impianti. Una pressione eccessiva può danneggiare l'impianto o il restauro e aumentare il rischio di infiammazione. Scegliere alimenti di consistenza moderata e masticare uniformemente su entrambi i lati.
Controlli e manutenzione regolari
Visite dentistiche di routine
Seguire il programma del dentista per i controlli: in genere a 1, 3 e 6 mesi dall'inserimento dell'impianto, poi almeno una o due volte l'anno. Il dentista valuterà la salute dei tessuti circostanti utilizzando strumenti come radiografie e sondaggi per individuare i primi segni di complicazioni.
Pulizia professionale
Oltre alle cure domiciliari, è essenziale una regolare pulizia professionale. I professionisti del settore dentale utilizzano strumenti specializzati, come ablatori a ultrasuoni e curette, per rimuovere accuratamente la placca e il tartaro intorno agli impianti, aiutando a prevenire la perimplantite.
La perimplantite può scomparire da sola?
La peri-implantite in genere non può guarire da sola, ma i casi allo stadio iniziale possono essere clinicamente curabili con un semplice trattamento.
La perimplantite è una malattia infiammatoria che colpisce i tessuti molli e duri che circondano un impianto dentale. È causata principalmente da una scarsa igiene orale, che porta all'accumulo di placca e tartaro sulla superficie dell'impianto. Questo accumulo scatena una risposta immunitaria, con conseguente infiammazione dei tessuti molli circostanti e graduale riassorbimento dell'osso alveolare.
Con il progredire della condizione, il legame tra l'impianto e i tessuti circostanti viene compromesso. Questo danno è in genere progressivo e continuo e l'organismo ha una capacità limitata di riparare naturalmente l'infiammazione e la distruzione dei tessuti.
Senza un intervento tempestivo, l'infiammazione può peggiorare, portando a un'ulteriore perdita di osso e alla separazione dell'interfaccia impianto-osso. Alla fine, ciò può causare l'allentamento dell'impianto o addirittura il suo completo fallimento. Clinicamente, una volta insorta la perimplantite, il sistema immunitario dell'organismo di solito non è sufficiente a ripristinare la salute. Questo perché un impianto dentale è un oggetto estraneo e la risposta infiammatoria intorno a un impianto è diversa da quella dei denti naturali. Di conseguenza, le capacità di riparazione dell'organismo sono relativamente limitate.
Tuttavia, nelle fasi iniziali della perimplantite, quando l'infiammazione è ancora confinata ai tessuti molli (mucosite), semplici misure di trattamento possono spesso portare alla risoluzione clinica.