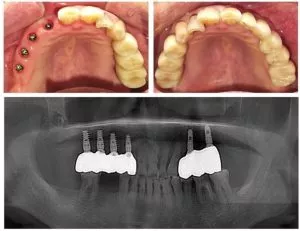
Dans le domaine de la restauration implantaire orale, les implants dentaires ont redonné espoir à de nombreux patients souffrant d'extraction ou de perte de dents, leur permettant de retrouver un sourire sain et une fonction de mastication normale. Cependant, la péri-implantite - une maladie inflammatoire - se cache comme un "destructeur", menaçant silencieusement la santé et la stabilité des implants dentaires.
Les maladies péri-implantaires ciblent les tissus mous qui entourent l'implant. Une fois que ces tissus sont infectés, un processus de destruction est enclenché. Les patients souffrent souvent de douleurs et de gonflements, et les fonctions quotidiennes telles que la morsure et la mastication deviennent de plus en plus difficiles. En l'absence d'un traitement rapide et efficace, le risque d'échec de l'implant augmente considérablement, ce qui peut rendre inutiles tous les efforts et toutes les anticipations investis dans la procédure d'implantation.
Alors, comment répondre au problème difficile de la péri-implantite ? Une mauvaise hygiène bucco-dentaire est considérée comme l'un des principaux responsables de cette affection. La combinaison d'un nettoyage en profondeur et d'une thérapie antimicrobienne est couramment utilisée comme approche thérapeutique. Toutefois, dans les cas les plus graves, la décision difficile de retirer et de remplacer l'implant peut être inévitable. Examinons maintenant de plus près les stratégies efficaces de gestion de la péri-implantite.
Qu'est-ce que la mucosite péri-implantaire ?
La mucosite péri-implantaire est le premier stade des maladies péri-implantaires et présente de nombreuses similitudes avec la gingivite, la phase initiale de la maladie des gencives sur les dents naturelles. À ce stade, l'inflammation se produit dans les tissus mous entourant l'implant dentaire, mais les structures osseuses plus profondes n'ont pas encore été touchées.
Comparée à l'état plus avancé de la péri-implantite, la mucosite péri-implantaire est beaucoup plus facile à traiter. Grâce à des pratiques d'hygiène bucco-dentaire appropriées, telles qu'un brossage minutieux tous les jours, l'utilisation de fil dentaire pour nettoyer entre les dents et des visites régulières chez un professionnel des soins dentaires pour des nettoyages, ce problème peut être efficacement évité, et même inversé dans ses premiers stades.
Cependant, il est important de reconnaître que les implants dentaires sont intrinsèquement moins résistants que les dents naturelles à l'accumulation de biofilm, une structure bactérienne complexe qui se forme à la surface des dents et des implants. S'il n'est pas éliminé à temps, le biofilm peut entraîner une inflammation. Par conséquent, que vous ayez des implants dentaires ou des dents naturelles, il est essentiel de prévenir les maladies péri-implantaires et parodontales. Seuls des soins préventifs cohérents et efficaces peuvent garantir la santé et la stabilité à long terme de vos dents artificielles et naturelles.
Quelles sont les causes de la péri-implantite ?
1. Mauvaise hygiène bucco-dentaire :
L'accumulation de plaque sur la surface de l'implant est la principale cause de péri-implantite. Les bactéries nocives présentes dans la plaque peuvent infecter les tissus environnants de l'implant, déclencher une inflammation et même entraîner une perte d'os alvéolaire.
2. Facteurs locaux de contribution :
- Conception inadéquate de la prothèse : Une restauration mal conçue peut rendre le contrôle de la plaque dentaire difficile, augmentant ainsi le risque d'infection.
- Charge excessive sur l'implant : Si l'implant est soumis à des forces de morsure ou de mastication excessives, il peut accélérer la perte osseuse et endommager les tissus environnants.
- Surface rugueuse de l'implant : Les implants dont la surface est rugueuse sont plus sujets à l'accumulation de plaque, ce qui augmente le risque d'infection.
- Antécédents de parodontite : Si d'autres dents naturelles sont touchées par la parodontite, les bactéries peuvent se propager au site de l'implant, provoquant une péri-implantite.
3. Habitudes néfastes :
- Fumer : Le tabagisme est un facteur de risque important de péri-implantite. Les substances nocives contenues dans le tabac peuvent altérer la circulation sanguine locale, ralentir la cicatrisation des tissus et supprimer la fonction immunitaire.
- Consommation excessive d'alcool : Une consommation excessive d'alcool peut également augmenter le risque de développer une péri-implantite.
4. Conditions systémiques :
- Le diabète : Un diabète non contrôlé réduit la circulation sanguine, entravant la capacité du corps à guérir des infections ou des blessures et augmentant le risque de péri-implantite.
- Ostéoporose : Cette condition peut entraver l'intégration de l'implant dans l'os environnant, augmentant ainsi la vulnérabilité à l'infection.
- Immunosuppression : Les patients dont le système immunitaire est affaibli (par exemple, ceux qui sont atteints du VIH/SIDA ou qui suivent un traitement contre le cancer) sont plus susceptibles de contracter des infections, y compris une péri-implantite.
5. Mauvaise pose de l'implant ou manque de soutien osseux :
Si l'implant n'est pas placé correctement ou si l'os de soutien est insuffisant, le risque d'infection bactérienne autour de l'implant augmente.
6. Surcharge de l'implant :
L'application d'une force excessive sur l'implant - comme la morsure ou la mastication d'objets durs - peut accélérer l'usure et la détérioration. Cela crée des niches pour les bactéries et favorise l'inflammation.
7. Couronnes ou restaurations mal adaptées :
Si les couronnes ou autres composants prothétiques ne sont pas bien ajustés, ils peuvent irriter les tissus environnants et entraîner une inflammation et une péri-implantite.
8. Rendez-vous de suivi manqués :
Des visites de suivi régulières après la pose de l'implant sont essentielles pour identifier et traiter rapidement les problèmes potentiels. Le fait de sauter ces rendez-vous peut permettre à des problèmes mineurs de se transformer en complications graves.
Symptômes détaillés de la péri-implantite
1. Symptômes liés aux gencives
- Gonflement ou rougeur des gencives :
En cas de péri-implantite, l'inflammation stimule le tissu gingival entourant l'implant, ce qui le congestionne et le fait gonfler. Contrairement aux gencives saines, qui sont roses et fermes, les gencives enflammées sont rouges et gonflées. Le degré de gonflement peut s'aggraver avec le temps. Au début, le gonflement peut être localisé et léger, mais au fur et à mesure que l'affection progresse, il peut s'étendre aux zones gingivales voisines. - Douleur ou sensibilité des gencives :
L'inflammation endommage les tissus locaux et irrite les terminaisons nerveuses, ce qui entraîne une douleur ou une sensibilité autour du site de l'implant. Les patients peuvent ressentir une gêne lorsqu'ils mangent, se brossent les dents ou touchent la zone concernée. L'intensité de la douleur varie : les cas bénins peuvent ne provoquer qu'une légère gêne, tandis que les cas graves peuvent entraîner une douleur importante qui perturbe les activités quotidiennes et l'alimentation. - Écoulement de pus (suppuration) :
Si l'inflammation évolue vers une infection purulente, du pus peut commencer à s'écouler autour de l'implant. Le pus est un mélange de tissus morts, de globules blancs et de bactéries qui se forme au cours de la réaction immunitaire. Il peut suinter du bord de la gencive ou de l'espace entre l'implant et la gencive et s'accompagne souvent d'une odeur nauséabonde, signe d'une infection plus avancée.
2. Mauvaise haleine (Halitose) :
La péri-implantite entraîne une infection localisée, permettant aux bactéries de s'accumuler autour de l'implant. Ces bactéries libèrent des substances malodorantes, telles que le sulfure d'hydrogène, au cours de leur processus métabolique, ce qui provoque une mauvaise haleine perceptible. Cette odeur est généralement persistante et les patients peuvent la remarquer eux-mêmes. Elle peut également être détectée par d'autres personnes lors d'un contact étroit, ce qui affecte les interactions sociales et le bien-être psychologique.
3. Mobilité de l'implant :
La péri-implantite peut entraîner une perte osseuse et une détérioration autour de l'implant. L'os alvéolaire soutient l'implant et une fois qu'il est compromis, l'implant commence à perdre sa stabilité. La mobilité à un stade précoce peut ne pas être perceptible pour le patient, mais les dentistes peuvent la détecter à l'aide d'outils professionnels. Au fur et à mesure que l'état s'aggrave, la mobilité devient plus évidente - les patients peuvent sentir que l'implant se déplace ou bouge, ce qui peut interférer avec la fonction de mastication.
4. Lésions tissulaires graves et perte osseuse :
- Dommages aux tissus :
Si la péri-implantite n'est pas traitée, l'inflammation peut continuer à se propager et à s'aggraver, causant des dommages importants aux tissus entourant l'implant. Au-delà des gencives et de l'os, les tissus mous avoisinants - comme la muqueuse buccale - peuvent également être touchés, entraînant des symptômes tels que rougeur, gonflement et ulcération. Cela peut affecter de manière significative la santé et la fonction bucco-dentaires. - Perte osseuse :
L'une des conséquences les plus graves de la péri-implantite est la résorption osseuse. L'inflammation active les ostéoclastes (cellules de résorption osseuse), qui détruisent progressivement l'os alvéolaire autour de l'implant. Des radiographies ou d'autres techniques d'imagerie peuvent révéler une réduction de la hauteur et de la densité de l'os. La perte osseuse compromet la stabilité de l'implant, augmente le risque de défaillance de l'implant et peut même entraîner des modifications de l'aspect du visage, comme un affaissement facial, ce qui a un impact négatif sur la fonction buccale et l'esthétique.
Étapes détaillées de la péri-implantite
1. Inflammation initiale (stade précoce)
Symptômes des gencives : C'est la phase d'apparition de la péri-implantite, où les gencives autour de l'implant dentaire commencent à montrer des signes de rougeur et de gonflement. Comme dans le cas de la gingivite, les gencives, normalement roses et fermes, deviennent enflammées et gonflées. À ce stade, l'inflammation est relativement localisée et affecte principalement les tissus gingivaux.
Cause : Le premier facteur déclenchant est généralement l'accumulation de bactéries à la surface de l'implant. La cavité buccale étant riche en bactéries, une mauvaise hygiène bucco-dentaire quotidienne peut entraîner la formation d'un biofilm bactérien sur la surface de l'implant, qui déclenche alors une réaction inflammatoire.
2. Péri-implantite avec perte osseuse (stade progressif)
Progression de l'inflammation : Au fur et à mesure que l'état s'aggrave, l'inflammation autour de l'implant s'approfondit et s'étend au-delà du tissu gingival, commençant à affecter l'os alvéolaire de soutien.
Perte osseuse : Les stimuli inflammatoires activent les ostéoclastes, entraînant la résorption et la destruction de l'os alvéolaire environnant. Cette perte osseuse est similaire à celle qui se produit en cas de parodontite, mais elle peut progresser plus rapidement et plus gravement autour des implants en raison des différences structurelles par rapport aux dents naturelles.
Symptômes des gencives : Les gencives peuvent devenir plus enflées et douloureuses. Les patients ressentent une gêne évidente autour de l'implant, et des activités telles que manger ou se brosser les dents peuvent aggraver la douleur.
3. Péri-implantite avancée (stade sévère)
Aggravation de l'inflammation et de la perte osseuse : À ce stade, l'inflammation et la résorption osseuse s'aggravent considérablement. L'inflammation permanente endommage continuellement les tissus environnants et une grande partie de l'os alvéolaire peut être perdue, ce qui compromet grandement le soutien autour de l'implant.
Mobilité de l'implant : En raison de la destruction osseuse sévère, l'implant perd un soutien osseux suffisant et devient visiblement lâche, un peu comme un arbre devient instable lorsque le sol qui l'entoure est fortement érodé.
Signes d'infection : Il peut y avoir des signes évidents d'infection, comme un suintement de pus autour de l'implant. Le pus est un mélange de tissus morts, de globules blancs et de bactéries, ce qui indique une infection grave.
4. Phase d'échec
Résultat de l'implantation : Si la péri-implantite n'est pas traitée, la situation peut continuer à s'aggraver et aboutir à une défaillance de l'implant. À ce stade, l'implant ne peut plus fonctionner correctement et doit être retiré.
Traitement de suivi : Après le retrait, une perte osseuse importante peut nécessiter des procédures de régénération ou une greffe osseuse pour reconstruire la crête alvéolaire avant d'envisager la pose d'un autre implant. Cela augmente la complexité, le coût et la durée du traitement.
L'essentiel du diagnostic et du traitement
Méthodes de diagnostic : Les parodontistes peuvent utiliser des outils avancés comme les radiographies pour évaluer la progression de la péri-implantite. Les radiographies permettent de visualiser la hauteur et la densité de l'os, ainsi que la relation entre l'implant et les tissus environnants, ce qui permet d'évaluer avec précision la gravité de la maladie.
Clés de traitement : Une détection précoce et une intervention appropriée peuvent éviter des dommages graves et sauver l'implant. Un traitement réussi nécessite l'expertise d'un parodontiste, qui établira un plan de traitement personnalisé en fonction de la gravité de l'affection. Ce plan peut comprendre des conseils d'hygiène bucco-dentaire, un débridement mécanique et des médicaments.
La péri-implantite peut-elle être inversée ?
Bien que la péri-implantite puisse être traitée et que sa progression puisse être stoppée par une intervention appropriée, elle n'est pas toujours totalement réversible. Le succès du traitement dépend en grande partie de la gravité de l'affection et de la précocité du traitement.
Aux premiers stades de la péri-implantite, les lésions des tissus environnants sont relativement légères. À ce stade, il est souvent possible d'inverser la situation grâce à des procédures telles que le détartrage et le surfaçage radiculaire (une méthode de nettoyage en profondeur des dents et des surfaces des implants), ainsi qu'à l'utilisation de rince-bouche ou de gels antibactériens. Ces traitements permettent d'éliminer efficacement la plaque et le tartre de la surface de l'implant, de réduire la charge bactérienne et d'atténuer la réaction inflammatoire.
Toutefois, si l'affection a atteint un stade plus avancé, les traitements non chirurgicaux peuvent ne pas suffire à réparer complètement les dégâts. Dans ce cas, d'autres mesures peuvent s'avérer nécessaires, comme l'ablation chirurgicale des tissus infectés pour éliminer complètement la source de l'infection, ou une greffe osseuse pour restaurer la perte osseuse causée par l'inflammation. Bien que ces traitements soient plus complexes, ils sont essentiels pour contrôler la maladie et prévenir la défaillance de l'implant le cas échéant.
Méthodes de traitement de la péri-implantite
Le traitement de la péri-implantite est un processus complet et systématique visant à éliminer les causes sous-jacentes, à contrôler l'infection et à restaurer la santé des tissus entourant l'implant. Vous trouverez ci-dessous un aperçu détaillé des méthodes de traitement :
1. Débridement mécanique
Le débridement mécanique est un élément fondamental du traitement de la péri-implantite. Il consiste à éliminer physiquement les facteurs pathogènes de la surface de l'implant et des tissus environnants afin de créer des conditions favorables à la poursuite du traitement.
Instruments spécialisés
- Brosses en titane : Brosses en titane sont spécialement conçus pour nettoyer les surfaces des implants. En raison de la microstructure unique des implants, la plaque et le tartre ont tendance à adhérer étroitement, ce qui rend difficile l'élimination efficace par les outils habituels. Les poils et la conception des brosses en titane s'adaptent à la surface de l'implant, éliminant efficacement la plaque et le tartre tout en réduisant la charge bactérienne.
Procédure clinique
Le débridement mécanique doit être réalisé par un parodontiste dans un environnement dentaire professionnel. Le dentiste choisira les instruments et les techniques appropriés en fonction de la gravité de l'affection et du type d'implant. Pendant l'intervention, le dentiste opérera avec précaution et douceur pour éviter d'endommager inutilement l'implant ou les tissus environnants.
2. Thérapie antimicrobienne
L'objectif de la thérapie antimicrobienne est d'éliminer les bactéries, de contrôler l'infection et de prévenir l'aggravation de l'inflammation. En fonction de la gravité de l'affection et de la situation du patient, diverses méthodes peuvent être utilisées.
Bain de bouche antibactérien
- Gluconate de chlorhexidine : Rince-bouche antibactérien couramment utilisé pour traiter la péri-implantite, la chlorhexidine a des effets antimicrobiens à large spectre qui inhibent la croissance de diverses bactéries buccales. Il est conseillé aux patients de se rincer plusieurs fois par jour en utilisant une concentration prescrite pendant une durée déterminée afin de réduire la charge bactérienne et de soulager l'inflammation.
- Bain de bouche au chlorure de cétylpyridinium (CPC) : Le CPC a également des effets antibactériens et anti-inflammatoires. Il modifie la perméabilité des membranes des cellules bactériennes, provoquant la fuite du contenu intracellulaire, ce qui contribue à tuer les bactéries.
Gels antibactériens topiques
Les dentistes peuvent appliquer des gels antibactériens directement autour de l'implant. Ces gels contiennent des agents antimicrobiens qui agissent localement sur la zone infectée, augmentant la concentration du médicament et renforçant l'efficacité antibactérienne. Par exemple, les gels topiques contenant de la minocycline peuvent supprimer efficacement la croissance bactérienne sur le site de l'inflammation et favoriser la guérison.
Antibiotiques systémiques
Pour les cas plus graves ou les infections étendues, des antibiotiques par voie orale ou intraveineuse peuvent être prescrits. Les antibiotiques couramment utilisés sont les suivants amoxicilline et métronidazole. Le dentiste déterminera les antibiotiques appropriés sur la base d'une culture bactérienne et de tests de sensibilité afin de garantir un traitement efficace.
3. Traitement chirurgical
Si la péri-implantite a progressé et que les méthodes non chirurgicales ne donnent pas de résultats satisfaisants, une intervention chirurgicale devient nécessaire pour éliminer complètement les tissus infectés et réparer l'os alvéolaire endommagé.
Chirurgie du lambeau
- Procédure : Le dentiste pratique une incision dans la gencive autour de l'implant et soulève le tissu pour exposer la surface de l'implant et l'os environnant. Cela permet une meilleure visualisation et l'élimination complète de la plaque, du tartre et du tissu de granulation infecté.
- Soins postopératoires : Après la chirurgie du lambeau, les gencives sont suturées et des agents ou des matériaux favorisant la cicatrisation peuvent être placés. Les patients doivent suivre les instructions de soins bucco-dentaires postopératoires pour maintenir l'hygiène et prévenir l'infection.
Régénération osseuse guidée (ROG)
- Indications : Si la péri-implantite a entraîné une perte osseuse importante et compromis la stabilité de l'implant, une RBG peut être nécessaire.
- Principe chirurgical : Après débridement et contrôle de l'infection, des matériaux de greffe osseuse, tels que de la poudre d'os synthétique ou de l'os autologue, sont placés dans la zone du défaut. Une bio-membrane est ensuite utilisée pour couvrir le site. Cette membrane empêche les tissus mous de se développer dans la zone du défaut osseux, créant ainsi un espace protégé qui favorise la régénération et la cicatrisation de l'os.
Méthodes de prévention de la péri-implantite
La péri-implantite peut gravement affecter la longévité des implants dentaires et la santé bucco-dentaire en général. La prévention de son apparition est essentielle et doit être abordée à plusieurs stades : préopératoire, peropératoire et postopératoire.
Préopératoire
Examen et traitement bucco-dentaire complet
- Examens : Avant la pose d'un implant dentaire, un examen bucco-dentaire approfondi est nécessaire. Il s'agit d'évaluer les dents, les gencives, l'os alvéolaire et l'état de santé général. Les techniques d'imagerie telles que les radiographies panoramiques et les tomodensitogrammes permettent d'évaluer la forme, la densité et la hauteur de l'os alvéolaire, ainsi que sa relation avec les structures anatomiques voisines (par exemple, le canal mandibulaire, le sinus maxillaire) afin de s'assurer que le volume osseux est suffisant pour la mise en place de l'implant.
- Traitement des maladies : Toute maladie buccale existante, telle qu'une carie ou une parodontite, doit être traitée au préalable. Par exemple, une parodontite non traitée - un facteur de risque majeur de péri-implantite - peut créer un environnement bactérien et inflammatoire autour de l'implant. Par conséquent, la plaque dentaire et le tartre doivent être soigneusement éliminés et l'inflammation doit être contrôlée avant de procéder à l'implantation.
Évaluation et gestion de la santé systémique
- Évaluation : L'état de santé général a également un impact sur la réussite de l'implantation. Des affections telles que le diabète, les maladies cardiovasculaires ou les troubles immunitaires peuvent augmenter le risque de péri-implantite. Par exemple, un diabète mal contrôlé compromet l'immunité et la cicatrisation, augmentant la susceptibilité à l'infection autour de l'implant.
- Gestion : Les patients souffrant de maladies systémiques doivent voir leur état stabilisé avant la pose de l'implant. Les diabétiques doivent maintenir un taux de glycémie correct et les personnes souffrant de problèmes cardiaques doivent suivre des conseils médicaux pour minimiser le risque d'inflammation.
Intra-opératoire
Technique aseptique stricte
- Protocoles stériles : La chirurgie implantaire doit être réalisée dans un environnement stérile. La salle d'opération et les instruments doivent être soigneusement désinfectés et stérilisés. Les chirurgiens doivent porter des gants, des masques et des bonnets stériles et respecter strictement les procédures aseptiques pour éviter toute contamination.
- Prévention des infections : Toute contamination bactérienne peut provoquer une péri-implantite. Si les instruments ne sont pas entièrement stérilisés ou si l'hygiène des mains du chirurgien est insuffisante, des bactéries peuvent pénétrer dans le site chirurgical et provoquer une infection.
Placement précis de l'implant
- Positionnement et angulation : L'implant doit être placé dans la position et l'angle corrects, conformément au plan préopératoire. Une mauvaise mise en place peut compromettre la liaison entre l'implant et l'os ou provoquer une pression excessive sur les tissus mous environnants, augmentant ainsi le risque d'inflammation.
- Protection des tissus : Pendant la procédure, il faut veiller à éviter les traumatismes inutiles. Par exemple, lors du soulèvement d'un lambeau, il faut manipuler les tissus avec douceur pour éviter les lésions de la gencive ; lors du forage, il faut contrôler la vitesse et la force pour éviter les lésions osseuses.
Post-opératoire
Entretien de l'hygiène bucco-dentaire
- Technique de brossage : Les patients doivent adopter des techniques de brossage appropriées, comme la méthode Bass, en se brossant les dents au moins deux fois par jour pendant trois minutes à chaque fois. Il est recommandé d'utiliser une brosse à dents à poils souples pour éviter d'endommager les gencives autour de l'implant.
- Outils de nettoyage supplémentaires : Outre le brossage, il convient d'utiliser des outils tels que le fil dentaire, les brosses interdentaires et les irrigateurs buccaux. Le fil dentaire nettoie entre les dents et autour de l'implant, tandis que les brosses interdentaires sont utiles dans les zones où les espaces sont plus importants. Les irrigateurs buccaux utilisent la pression de l'eau pour éliminer les débris alimentaires et les bactéries, assurant ainsi la propreté buccale.
Contrôles et entretien réguliers
- Calendrier des contrôles : Les patients doivent suivre le calendrier recommandé par leur dentiste, généralement tous les trois mois au cours de la première année, puis tous les six à douze mois.
- Contenu du bilan de santé : Le dentiste évaluera la stabilité de l'implant, la santé des gencives et le niveau de l'os. Si des signes précoces d'inflammation, tels qu'une rougeur ou un saignement des gencives, sont détectés, une intervention opportune telle qu'un détartrage ou un curetage peut empêcher la progression.
Adaptation du mode de vie
- Habitudes alimentaires : Éviter les aliments durs (noix, carapaces de crabe, etc.) qui peuvent exercer une force excessive sur l'implant, entraînant un descellement ou une résorption osseuse. Réduire la consommation de tabac et d'alcool, car le tabac nuit à la circulation sanguine et à la réponse immunitaire, tandis que l'alcool peut interférer avec les médicaments et la cicatrisation des tissus.
- Prévention des blessures : Protégez l'implant des traumatismes. Lors d'activités physiques intenses, pensez à porter un protège-dents pour éviter les dommages causés par les chocs.
Traitement à domicile et précautions à prendre en cas de péri-implantite
Si la péri-implantite est à un stade précoce ou léger, des soins bucco-dentaires à domicile appropriés peuvent aider à contrôler l'affection et à ralentir sa progression. Toutefois, il est important de comprendre que le traitement à domicile ne peut pas remplacer l'intervention d'un professionnel de la santé. Si l'affection s'aggrave ou persiste, il convient de consulter rapidement un professionnel de la santé. Vous trouverez ci-dessous des méthodes spécifiques et des points clés pour le traitement à domicile :
1. Mesures d'hygiène bucco-dentaire
Techniques de brossage appropriées
- Fréquence et méthode: Se brosser les dents au moins deux fois par jour en utilisant la technique Bass modifiée. Tenez la brosse à dents à un angle de 45° par rapport à l'axe de la dent, en la dirigeant vers la ligne gingivale. Laissez une partie des poils pénétrer dans le sillon gingival et une autre partie reposer sur la ligne gingivale. Faites vibrer doucement la brosse d'avant en arrière en effectuant de courts mouvements horizontaux (environ 1 mm) 10 fois pour chaque section de 2 à 3 dents. Lorsque vous passez à la section suivante, chevauchez légèrement pour assurer un nettoyage complet. Accordez une attention particulière à la zone où l'implant rencontre le tissu gingival. Effectuez des mouvements doux pour éviter d'endommager la gencive.
- Choix de la brosse à dents: Utilisez une brosse à dents à poils souples et à petite tête pour mieux atteindre les espaces étroits autour de l'implant et minimiser l'irritation des gencives et de la zone de l'implant.
Utilisation du fil dentaire
- Comment l'utiliser: Utilisez quotidiennement du fil dentaire pour nettoyer les espaces entre l'implant et les dents adjacentes. Insérez délicatement le fil dentaire, donnez-lui une forme de C autour de la surface de la dent et faites-le glisser de haut en bas pour éliminer les débris et la plaque. Soyez particulièrement prudent autour des implants pour éviter de blesser les tissus environnants.
- Type de fil: Choisissez du fil dentaire ordinaire ou du fil dentaire spécialement conçu pour les implants, qui a tendance à être plus doux et mieux adapté à la structure de l'implant.
Outils de nettoyage supplémentaires
- Brosses interdentaires: Si les espaces autour de l'implant sont larges, utilisez une brosse interdentaire. Choisissez une taille adaptée à l'espace et déplacez-la doucement d'avant en arrière pour éliminer la plaque de la surface de l'implant.
- Irrigateurs buccaux (fil dentaire): Ces appareils utilisent un jet d'eau à haute pression pour rincer les particules alimentaires et les bactéries de la surface de la dent, des espaces et autour de l'implant. Diriger la buse autour de l'implant et nettoyer de l'intérieur vers l'extérieur et de haut en bas. Utiliser une ou deux fois par jour.
2. Utilisation d'un bain de bouche antibactérien
Choisir le bon bain de bouche
- Optez pour des bains de bouche contenant des ingrédients antibactériens tels que la chlorhexidine ou le chlorure de cétylpyridinium. Le gluconate de chlorhexidine, par exemple, possède des propriétés antibactériennes à large spectre et réduit efficacement la plaque dentaire et la croissance bactérienne dans la bouche.
Comment l'utiliser
- Suivre les instructions du produit. Rincer une ou deux fois par jour pendant 1 à 2 minutes à chaque fois, puis recracher. Éviter de rincer à l'eau immédiatement après pour garantir une efficacité maximale. Notez que le bain de bouche à la chlorhexidine ne doit pas être utilisé à long terme, car il peut provoquer des taches sur les dents et altérer la perception du goût. Il est généralement recommandé de ne pas dépasser deux semaines d'utilisation continue.
3. Adaptation du mode de vie
Considérations diététiques
- Éviter les irritants: Limitez la consommation d'aliments épicés, acides, extrêmement chauds ou froids, car ils peuvent irriter le tissu gingival autour de l'implant et aggraver l'inflammation. Les aliments comme le chili, le citron et la crème glacée doivent être réduits au minimum.
- Contrôle de la dureté des aliments: Évitez de mâcher des aliments durs comme des noix, des carapaces de crabe ou de la canne à sucre. Une force de morsure excessive peut desserrer l'implant ou endommager le tissu osseux environnant.
Arrêter de fumer et limiter l'alcool
- Arrêter de fumer: Le tabagisme entrave la circulation sanguine dans la bouche, réduit la réponse immunitaire et augmente le risque de péri-implantite. Des études montrent que les fumeurs ont un taux d'inflammation des implants nettement plus élevé que les non-fumeurs. L'arrêt du tabac est essentiel pour la santé des implants.
- Limiter l'alcool: Une consommation excessive d'alcool peut affaiblir le système immunitaire et entraver la cicatrisation des tissus autour de l'implant. Il est préférable de limiter ou d'éviter la consommation d'alcool.
4. Contrôles réguliers et entretien professionnel
Visites dentaires de routine
- Même avec de bons soins à domicile, des visites régulières chez un parodontiste sont essentielles pour un nettoyage et une évaluation professionnels. En règle générale, les examens postopératoires doivent être programmés tous les trois mois au cours de la première année, puis tous les six mois à un an par la suite.
Nettoyage professionnel
- Les dentistes utilisent des outils spécialisés, tels que des brosses en titane, pour nettoyer l'implant en profondeur et éliminer la plaque et le tartre, en particulier dans les fils et les zones cachées. Il évalue également la stabilité de l'implant, la santé des gencives et le niveau de l'os, afin d'identifier et de traiter rapidement tout problème potentiel.
Conclusion
La péri-implantite reste l'un des principaux défis dans le domaine des implants dentaires. Si elle n'est pas correctement prise en charge, elle peut conduire à une défaillance de l'implant, affectant gravement la santé bucco-dentaire du patient et sa qualité de vie en général. Toutefois, en associant un traitement professionnel à des soins à domicile diligents, nous pouvons lutter efficacement contre cette affection.
D'un point de vue clinique, le débridement mécanique est l'étape fondamentale et essentielle du traitement. Les brosses en titane, spécialement conçues pour le nettoyage des implants, jouent un rôle irremplaçable. Leurs matériaux uniques et la conception de leurs poils permettent un contact précis avec la surface de l'implant, l'élimination efficace de la plaque et du tartre, et la préparation de la zone pour un traitement ultérieur. En outre, le traitement antimicrobien est crucial : qu'il s'agisse de bains de bouche médicamenteux, de gels topiques ou d'antibiotiques systémiques si nécessaire, ces interventions aident à éliminer les bactéries, à contrôler l'infection et à prévenir toute nouvelle inflammation. Dans les cas les plus graves, des procédures chirurgicales telles que la chirurgie des lambeaux ou la régénération osseuse guidée peuvent être nécessaires pour éliminer les tissus malades et restaurer l'os perdu, améliorant ainsi l'environnement de l'implant en son cœur.
Parallèlement, les patients ont un rôle tout aussi vital à jouer dans les soins à domicile. Le maintien d'une bonne hygiène bucco-dentaire est essentiel pour prévenir et traiter la péri-implantite. Se brosser les dents deux fois par jour en utilisant une technique appropriée et en nettoyant soigneusement autour de l'implant, ainsi qu'en utilisant des brosses interdentaires, du fil dentaire et des hydropulseurs, permet d'éliminer complètement les débris alimentaires et les bactéries et de limiter l'accumulation de la plaque dentaire. L'utilisation contrôlée d'un bain de bouche antimicrobien permet d'éliminer davantage les bactéries cachées et de réduire le risque d'infection. En outre, l'adoption d'habitudes de vie plus saines - comme éviter les aliments durs ou épicés et arrêter de fumer ou limiter la consommation d'alcool - contribue à protéger les tissus gingivaux et à favoriser la cicatrisation autour de l'implant.
Un suivi régulier et un entretien professionnel avec un parodontiste ne doivent pas être négligés. Grâce à leur expertise, les dentistes peuvent détecter les signes précoces de péri-implantite et intervenir à temps. Des nettoyages en profondeur réguliers et des examens complets garantissent la santé et la stabilité à long terme de l'implant dentaire.
En résumé, le succès du traitement de la péri-implantite nécessite une étroite collaboration entre les professionnels dentaires et les patients. Tandis que les cliniciens élaborent des plans de traitement personnalisés basés sur leur expertise et leur expérience, les patients doivent s'engager à respecter des routines strictes de soins à domicile et suivre les conseils de leur médecin. Ce partenariat permet non seulement d'améliorer le taux de réussite des implants dentaires, mais aussi de prolonger leur durée de vie, aidant ainsi les patients à retrouver un sourire sain et confiant.