Dans le domaine de la restauration bucco-dentaire, les implants dentaires ont redonné espoir à de nombreux patients victimes de la perte ou de l'extraction de dents. Souvent considérés comme le "substitut parfait" des dents manquantes, les implants aident les patients à retrouver un sourire confiant et une fonction buccale normale. Cependant, la péri-implantite, un état inflammatoire, menace souvent silencieusement la santé de ces implants.
L'apparition d'une maladie péri-implantaire signifie que les tissus mous entourant l'implant se sont infectés et commencent à se détériorer. Les patients peuvent ressentir des douleurs, des gonflements et même des difficultés à mordre et à mâcher. Sans une intervention et un traitement opportuns, le risque de défaillance de l'implant augmente considérablement, rendant vains tous les efforts et toutes les attentes antérieurs.
La péri-implantite est généralement associée à une mauvaise hygiène bucco-dentaire, ce qui rend essentiel un nettoyage efficace autour de l'implant. Dans la pratique clinique, les dentistes utilisent souvent un outil spécialisé appelé brosse en titane pour nettoyer le pourtour des implants. Cet outil permet de contrôler la progression de l'inflammation et de rétablir la santé bucco-dentaire.
Alors, comment nettoyer scientifiquement et efficacement la péri-implantite ? Explorons ensemble les techniques et les méthodes appropriées.
Qu'est-ce que la mucosite péri-implantaire ?
La mucosite péri-implantaire représente le premier stade de la progression des maladies péri-implantaires, tout comme la gingivite est la phase initiale de la maladie parodontale. À ce stade, les tissus mous entourant l'implant s'infectent, mais l'os sous-jacent n'est pas encore touché.
Comparée à l'état plus avancé de la péri-implantite, la mucosite péri-implantaire est généralement plus facile à traiter. Grâce à de bonnes habitudes d'hygiène bucco-dentaire et à des nettoyages dentaires professionnels réguliers (tels que le détartrage et le polissage), les patients peuvent efficacement prévenir l'apparition de cette maladie ou la contrôler à ses premiers stades, évitant ainsi une détérioration plus importante.
Cependant, il est important de reconnaître que les implants dentaires sont nettement moins résistants aux dommages induits par le biofilm que les dents naturelles. Le biofilm est une couche complexe de micro-organismes, tels que les bactéries, qui se forme à la surface des dents ou des implants et qui érode continuellement les tissus buccaux environnants. Par conséquent, que vous ayez des implants ou des dents naturelles, la prévention des maladies péri-implantaires et parodontales est cruciale.
Ce n'est que grâce à des soins préventifs diligents que nous pouvons nous assurer que les dents artificielles et naturelles restent saines, stables et capables de bien nous servir à long terme.
Quelle est la fréquence de la péri-implantite ?
La prévalence réelle de la péri-implantite n'est pas un chiffre fixe, car elle varie en fonction des caractéristiques de la population étudiée et des critères de diagnostic utilisés pour définir l'affection. Cependant, sur la base de plusieurs études, la prévalence globale est estimée à environ 20%.
Certaines populations présentent un risque nettement plus élevé de développer une péri-implantite. Par exemple, les fumeurs sont plus vulnérables en raison des substances nocives contenues dans le tabac, qui affectent négativement l'environnement buccal et affaiblissent le système immunitaire. Les patients atteints de diabète sont également plus enclins à développer cette affection, car les déséquilibres métaboliques peuvent nuire à la cicatrisation des tissus et réduire la résistance à l'infection. En outre, les personnes qui subissent un examen clinique inadéquat peuvent manquer les premiers signes d'alerte, ce qui permet à la maladie de progresser sans être détectée.
L'augmentation du risque chez les patients ayant des implants dentaires de longue date est particulièrement remarquable. Lorsque les implants restent en bouche pendant des années, divers facteurs biologiques et mécaniques s'accumulent, soumettant les tissus environnants à un stress plus important et augmentant la probabilité d'une péri-implantite.
Quelles sont les causes de la péri-implantite ?
La péri-implantite est souvent étroitement liée à une mauvaise hygiène bucco-dentaire. Lorsque l'entretien de la santé bucco-dentaire est inadéquat, les bactéries peuvent s'accumuler sous la ligne gingivale, formant une plaque dentaire et des biofilms. Ces bactéries incontrôlées entraînent des infections et des réactions inflammatoires dans les gencives et la muqueuse buccale entourant l'implant.
Outre une hygiène insuffisante, plusieurs autres facteurs augmentent considérablement le risque de péri-implantite :
- Fumer: Le tabagisme affecte négativement la circulation sanguine dans les gencives, réduisant le flux sanguin et nuisant à la santé des tissus. Les fumeurs sont plus enclins à accumuler la plaque dentaire, ce qui augmente encore le risque d'infection et d'inflammation autour des implants dentaires.
- Diabète: Les patients dont la glycémie est mal contrôlée ont souvent une circulation sanguine réduite et une cicatrisation des plaies altérée. Cela affaiblit la capacité de l'organisme à lutter contre les infections, ce qui rend les tissus autour des implants plus vulnérables à l'inflammation.
- Immunosuppression: Les personnes dont le système immunitaire est affaibli - comme celles qui sont atteintes du VIH/sida ou qui suivent un traitement contre le cancer - courent un risque plus élevé, car leur organisme est moins capable de se défendre contre les agents pathogènes à l'origine des maladies péri-implantaires et parodontales.
- Placement incorrect de l'implant: Un mauvais positionnement de l'implant ou un soutien insuffisant de l'os environnant peut rendre le site plus vulnérable à l'invasion bactérienne et à l'inflammation.
- Force occlusale excessive: La surcharge de l'implant par la mastication fréquente d'aliments durs ou par des forces de morsure anormales peut entraîner des micro-fractures sur la surface de l'implant. Ces micro-dommages servent de terrain de reproduction pour les bactéries et augmentent le risque d'infection.
- Couronnes ou restaurations mal adaptées: Des composants prothétiques mal alignés ou mal ajustés peuvent irriter les tissus péri-implantaires, provoquant une inflammation et conduisant finalement à une péri-implantite.
- Sauter des rendez-vous de suivi: Un suivi régulier auprès d'un parodontiste ou d'un dentiste est essentiel après une chirurgie implantaire. L'omission de ces contrôles peut permettre à des problèmes mineurs de passer inaperçus et de se transformer en infections péri-implantaires graves.
Symptômes courants de la péri-implantite
La péri-implantite est une complication potentielle de la chirurgie implantaire qui peut menacer la stabilité à long terme de l'implant et la santé bucco-dentaire globale du patient. La reconnaissance précoce des symptômes est la clé d'une intervention rapide. Vous trouverez ci-dessous un aperçu détaillé des manifestations cliniques les plus courantes :
Symptômes gingivaux
- Gonflement ou rougeur: L'un des signes les plus évidents de la péri-implantite est l'inflammation gingivale autour de l'implant. Les gencives saines sont généralement roses, fermes et adhèrent étroitement à l'implant ou à la surface de la dent. En revanche, les gencives enflammées apparaissent gonflées, engorgées et rouges ou rouge foncé en raison de la vasodilatation, de l'augmentation du flux sanguin et de la fuite de liquide en réponse à l'inflammation.
- Écoulement de pus (suppuration): Au fur et à mesure que l'affection progresse, un abcès peut se former autour de l'implant, entraînant l'écoulement de pus. Les patients peuvent remarquer des sécrétions purulentes lorsqu'ils se brossent les dents, se rincent les dents ou mangent. Parfois, l'écoulement s'accompagne d'une odeur nauséabonde. L'abcès se produit lorsque les cellules immunitaires et les tissus subissent une nécrose et une liquéfaction au cours de la lutte de l'organisme contre l'infection.
- Douleur ou sensibilité: Les patients peuvent ressentir une douleur ou une sensibilité au niveau des gencives entourant l'implant, en particulier lors de la mastication, du brossage ou lorsque la zone est touchée. L'intensité de la douleur varie : certains ne ressentent qu'une légère gêne, tandis que d'autres souffrent d'une douleur intense qui les gêne dans leurs activités quotidiennes. Cette douleur est due à la stimulation des terminaisons nerveuses dans le tissu gingival enflammé.
Odeur buccale
- Mauvaise haleine (Halitose): La péri-implantite est souvent associée à une mauvaise haleine perceptible. Celle-ci est due à la prolifération de bactéries qui décomposent les débris alimentaires et les protéines dans la cavité buccale, produisant des composés sulfurés volatils et d'autres substances malodorantes. L'odeur peut ne pas être apparente pour le patient mais peut être détectée par d'autres personnes, ce qui peut affecter les interactions sociales et l'estime de soi du patient.
Changements dans la stabilité de l'implant
- Mobilité des implants: La mobilité de l'implant est un symptôme plus avancé de péri-implantite. Normalement, les implants sont ostéointégrés et fermement ancrés dans l'os de la mâchoire. Cependant, l'inflammation peut conduire à la destruction de l'os de soutien, ce qui entraîne une perte de stabilité. Les patients peuvent avoir l'impression que l'implant se déplace lors de la mastication et, dans les cas les plus graves, l'implant peut se déplacer de manière perceptible à la suite d'une légère pression.
Perte osseuse
- Défauts osseux ou résorption: Une péri-implantite sévère peut entraîner une perte osseuse importante autour de l'implant. Les examens radiographiques, tels que les radiographies ou le CBCT (Cone Beam Computed Tomography), peuvent révéler une densité osseuse réduite, une structure trabéculaire perturbée, voire des défauts osseux visibles. Une telle perte de soutien osseux compromet davantage la stabilité de l'implant et augmente le risque de défaillance de l'implant.
Quelles sont les options de traitement de la péri-implantite ?
Le traitement de la péri-implantite comprend principalement un débridement mécanique et une thérapie antimicrobienne. Dans les cas les plus avancés, une intervention chirurgicale peut être nécessaire. Vous trouverez ci-dessous un aperçu détaillé des méthodes de traitement les plus courantes :
Débridement mécanique
Principe : des instruments spécialisés sont utilisés pour éliminer la plaque dentaire, le tartre et le tissu de granulation enflammé de la surface de l'implant et des tissus environnants. Cela permet d'éliminer directement les sources d'irritation, de réduire les médiateurs inflammatoires et de favoriser la cicatrisation et la régénération des tissus.
Outils communs :
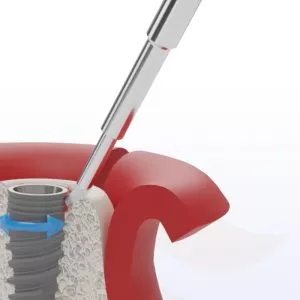
- Brosses en titane : Utilisées par les parodontistes en milieu clinique, ces brosses éliminent efficacement la plaque et le tartre de la surface de l'implant et des tissus environnants.
- Détartreurs à ultrasons : Les vibrations à haute fréquence permettent de briser et d'éliminer les dépôts de tartre.
- Curettes manuelles : Elles permettent un nettoyage plus précis de la surface de l'implant et des poches parodontales infectées.
- Abrasion à l'air (sablage) : Offre une bonne efficacité de nettoyage. Cependant, le matériau abrasif affecte à la fois les résultats du nettoyage et la rugosité de la surface. Par exemple, le bicarbonate de sodium à grosses particules est efficace mais augmente considérablement la rugosité de la surface.
Thérapie antimicrobienne
Bain de bouche antibactérien :
- Gluconate de chlorhexidine : Rinçage buccal antimicrobien couramment utilisé en cas de péri-implantite. Une solution de 0,12% peut réduire efficacement le risque d'inflammation péri-implantaire en inhibant la colonisation bactérienne. Cependant, une concentration de 2% peut inhiber de manière irréversible la migration cellulaire et réduire de manière significative la viabilité des fibroblastes, des myoblastes et des ostéoblastes in vitro, ce qui justifie des recherches supplémentaires sur la sécurité et l'efficacité.
- Autres bains de bouche : Les bains de bouche composés à base de borax, les formules combinées à base de chlorhexidine, etc. peuvent être utilisés sous les conseils d'un dentiste.
Gels topiques :
Pommade au chlorhydrate de minocycline : Peut être appliquée localement ou injectée dans le site affecté pour aider à éliminer les bactéries et à contrôler l'infection.
Médicaments oraux :
Pour les infections plus graves, des antibiotiques systémiques peuvent être prescrits, tels que le métronidazole, le tinidazole, l'amoxicilline ou la roxithromycine. Ces médicaments ne doivent être pris que sous la supervision d'un professionnel de la santé.
Traitement chirurgical
Indications : Lorsque la péri-implantite est grave et que les traitements non chirurgicaux ont permis de contrôler l'infection mais que des défauts de l'os alvéolaire subsistent, des procédures chirurgicales peuvent s'avérer nécessaires.
Techniques chirurgicales courantes :
- Ostéoplastie (remodelage osseux) : Remodèle l'os alvéolaire endommagé pour favoriser la cicatrisation.
- Greffe osseuse : Remplit les zones de perte osseuse pour stimuler la régénération osseuse.
- Chirurgie du lambeau avec débridement : Elle consiste à soulever le lambeau de gencive pour éliminer les tissus infectés et à appliquer des biomatériaux pour préserver la densité osseuse et favoriser la prolifération cellulaire dans la zone du défaut.
- Régénération tissulaire guidée (RTG) : Une bio-membrane est placée sur le défaut osseux pour empêcher l'invasion des tissus mous et créer un espace pour la formation de nouveaux os.
- Dépose de l'implant : En cas de destruction osseuse importante et de mobilité de l'implant, le retrait chirurgical de l'implant peut s'avérer nécessaire.
Comment prévenir la péri-implantite ?
La prévention de la péri-implantite nécessite des soins complets, notamment une hygiène bucco-dentaire quotidienne, l'adoption d'un mode de vie sain et un suivi professionnel régulier. Voici un guide détaillé :
Hygiène bucco-dentaire quotidienne
Techniques de brossage appropriées
- Choisir la bonne brosse à dents: Utilisez une brosse à dents à poils souples et à petite tête pour nettoyer efficacement autour de l'implant sans irriter les gencives. Les brosses spécialisées pour les implants dentaires sont dotées de poils plus souples et de têtes de brosse ergonomiques qui s'adaptent mieux à la structure buccale.
- Maîtriser la méthode de brossage: Utilisez la technique Bass - tenez la brosse à dents à un angle de 45° vers la racine, en positionnant les poils en partie dans le sillon gingival et en partie sur la ligne gingivale. Vibrez doucement en effectuant de courts mouvements horizontaux (environ 1 mm) 10 fois par section, en couvrant 2 à 3 dents à la fois et en chevauchant la zone de brossage au fur et à mesure que vous vous déplacez. Se brosser les dents au moins deux fois par jour pendant au moins 3 minutes à chaque fois.
Utilisation de fil dentaire, de brosses interdentaires et d'irrigateurs buccaux
- Fil dentaire: Les sites d'implantation sont sujets à la rétention de débris alimentaires entre les dents. Glissez doucement le fil dentaire dans l'espace et déplacez-le de haut en bas pour nettoyer les surfaces interproximales.
- Brosses interdentaires: Idéal pour les espaces plus importants ou les structures d'implants spécifiques. Choisissez la taille appropriée et déplacez doucement la brosse d'avant en arrière.
- Irrigateurs buccaux: Les jets d'eau à haute pression éliminent les débris et les bactéries des zones difficiles d'accès. A utiliser une à deux fois par jour pour une propreté optimale.
Nettoyer la couronne de l'implant ou la structure prothétique
Utilisez une brosse à dents à poils souples pour nettoyer délicatement la surface de la couronne ou de la restauration de l'implant. Évitez les outils durs ou tranchants pour ne pas rayer la surface de l'implant.
Adaptation du mode de vie
Arrêter de fumer
Le tabagisme réduit la circulation sanguine dans les gencives et affaiblit les défenses immunitaires, ce qui rend les implants plus vulnérables aux infections. Des études montrent que les fumeurs sont 2 à 3 fois plus susceptibles de développer une péri-implantite. Il est essentiel d'arrêter de fumer pour préserver la santé des implants.
Contrôle de la glycémie
Les personnes atteintes de diabète sont plus à risque en raison d'une mauvaise circulation et d'une cicatrisation plus lente. Il convient de suivre scrupuleusement les conseils médicaux afin de maintenir la glycémie dans une fourchette normale grâce à un contrôle régulier et à la prise de médicaments.
Éviter les efforts de mastication excessifs
Évitez de mâcher des aliments durs (par exemple, des noix, des carapaces de crabe) avec des implants. Une pression excessive peut endommager l'implant ou la restauration et augmenter le risque d'inflammation. Choisissez des aliments de texture modérée et mâchez uniformément des deux côtés.
Contrôles et entretien réguliers
Examens dentaires de routine
Respectez le calendrier de suivi établi par votre dentiste : généralement 1, 3 et 6 mois après la pose de l'implant, puis au moins une ou deux fois par an. Le dentiste évaluera la santé des tissus environnants à l'aide d'outils tels que les radiographies et les sondages afin de détecter les premiers signes de complications.
Nettoyage professionnel
En plus des soins à domicile, un nettoyage professionnel régulier est essentiel. Les professionnels dentaires utilisent des outils spécialisés, tels que des détartreurs à ultrasons et des curettes, pour éliminer complètement la plaque et le tartre autour des implants, ce qui contribue à prévenir la péri-implantite.
La péri-implantite peut-elle disparaître d'elle-même ?
La péri-implantite ne peut généralement pas guérir d'elle-même, mais les cas à un stade précoce peuvent être cliniquement guérissables avec un traitement simple.
La péri-implantite est une maladie inflammatoire qui affecte les tissus mous et durs entourant un implant dentaire. Elle est principalement due à une mauvaise hygiène bucco-dentaire, qui entraîne l'accumulation de plaque et de tartre à la surface de l'implant. Cette accumulation déclenche une réaction immunitaire qui entraîne une inflammation des tissus mous environnants et une résorption progressive de l'os alvéolaire.
Au fur et à mesure que l'affection progresse, la liaison entre l'implant et les tissus environnants est compromise. Ce dommage est généralement progressif et continu, et le corps a une capacité limitée à réparer naturellement l'inflammation et la destruction des tissus.
Sans intervention rapide, l'inflammation peut s'aggraver, entraînant une perte osseuse supplémentaire et une séparation au niveau de l'interface implant-os. À terme, cela peut entraîner un descellement de l'implant, voire une défaillance complète de l'implant. Sur le plan clinique, une fois la péri-implantite installée, le système immunitaire de l'organisme ne suffit généralement pas à rétablir la santé. En effet, un implant dentaire est un corps étranger et la réaction inflammatoire autour d'un implant diffère de celle des dents naturelles. Par conséquent, les capacités de réparation de l'organisme sont relativement limitées.
Cependant, dans les premiers stades de la péri-implantite, lorsque l'inflammation est encore confinée aux tissus mous (mucosite), des mesures thérapeutiques simples permettent souvent d'obtenir une résolution clinique.