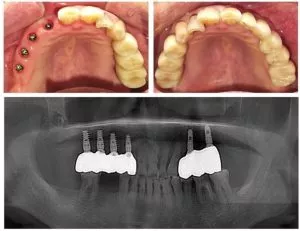
Con el continuo avance de la tecnología odontológica, los implantes dentales se han convertido gradualmente en la principal solución para tratar la pérdida de dientes. Al implantar raíces dentales artificiales en el hueso maxilar, los implantes dentales simulan la estructura y función de los dientes naturales. No sólo tienen un aspecto muy parecido al de los dientes naturales, sino que también restauran eficazmente la capacidad masticatoria, mejorando significativamente la calidad de vida del paciente. Sin embargo, persiste el debate sobre si los implantes dentales son una solución "permanente". Los pacientes a menudo se preguntan: ¿Pueden los implantes dentales durar toda la vida como los dientes naturales? ¿Qué factores influyen en su duración?
De hecho, la "permanencia" de los implantes dentales no significa un uso indefinido y para toda la vida, sino una estabilidad a largo plazo basada en normas médicas. Los datos clínicos internacionales demuestran que, con un procedimiento y un mantenimiento adecuados, la tasa de supervivencia a 10 años de los implantes dentales puede superar los 95%, y algunos pacientes pueden utilizarlos durante más de 20 años. Sin embargo, la vida útil de un implante dental está estrechamente relacionada con factores como la elección del material, los hábitos de higiene bucal, el estado general de salud y los cuidados postoperatorios. Por ejemplo, los implantes de aleación de titanio, conocidos por su excelente biocompatibilidad, se han convertido en el estándar mundial; mientras que un volumen óseo insuficiente o el hábito de fumar pueden acortar considerablemente la vida útil del implante.
Este artículo empezará explicando los principios básicos de los implantes dentales y, en combinación con datos clínicos y opiniones de expertos, analizará sistemáticamente los factores que afectan a la vida útil de los implantes dentales, consejos de mantenimiento diario, causas habituales de fracaso y estrategias preventivas. Esto ayudará a los pacientes a comprender científicamente la naturaleza "permanente" de los implantes dentales y les proporcionará consejos prácticos de mantenimiento.
Ventajas de los implantes dentales
Estabilidad a largo plazo
Como solución definitiva a la falta de dientes, los implantes dentales deben sus principales ventajas a la integración de los principios biomiméticos y la tecnología de osteointegración. Los implantes de aleación de titanio, mejorados mediante técnicas de tratamiento superficial como el chorro de arena y el grabado ácido o recubrimientos de hidroxiapatita, aumentan su actividad biológica y forman una conexión directa hueso a hueso (osteointegración) con el hueso maxilar. Esto crea un sistema mecánico similar al de las raíces de los dientes naturales. Los estudios clínicos demuestran que la tasa de supervivencia a 5 años de los implantes colocados correctamente supera los 98%, y la tasa de supervivencia a 10 años es superior a 95%, manteniendo en algunos casos la función de por vida. Esta estabilidad supera con creces a las opciones restauradoras tradicionales, como las dentaduras postizas o los puentes fijos, sobre todo en casos de pérdida múltiple de dientes o arcadas edéntulas, en los que los implantes dentales demuestran incluso mayores ventajas a largo plazo.
Función y estética combinadas
Los implantes dentales restauran algo más que la estructura de los dientes; reconstruyen la relación oclusal (como la distancia vertical y el ángulo de orientación anterior), recuperando más de 90% de eficiencia masticatoria. Esto previene eficazmente los trastornos de la articulación temporomandibular (ATM) y los traumatismos oclusales causados por la pérdida de dientes. El diseño restaurador (como las coronas totalmente cerámicas de circonio) utiliza tecnología de escaneado digital y diseño asistido por ordenador (CAD/CAM) para garantizar un ajuste preciso con los dientes adyacentes (adaptación marginal ≤ 50μm). El resultado es la restauración de los contornos naturales de las encías y la estética de la sonrisa. Las encuestas de satisfacción de los pacientes muestran que la calidad de vida relacionada con la salud oral (OHRQoL) mejora 30%-50% después del implante, con un aumento significativo de la confianza social.
Efectos biológicos de la osteointegración
El mecanismo de osteointegración de los implantes dentales estimula el metabolismo de las células óseas, manteniendo la altura y la densidad del hueso alveolar (con una tasa media anual de reabsorción ósea de < 0,2 mm). Contrarresta eficazmente la reabsorción vertical y horizontal de la cresta alveolar que suele producirse tras la pérdida de un diente. Este efecto es especialmente significativo en las técnicas de implante inmediato y carga inmediata, en las que la estabilidad temprana del implante y el equilibrio dinámico de las fuerzas oclusales favorecen la regeneración ósea y la vascularización. En comparación con los métodos de restauración tradicionales, los implantes dentales reducen el riesgo de reabsorción de la cresta alveolar en aproximadamente 70%, proporcionando una base más estable para futuras restauraciones (como las prótesis implantosoportadas).
Confort y comodidad
Los implantes dentales pueden colocarse mediante técnicas de "implante inmediato-restauración inmediata" o de "implante diferido-carga inmediata", lo que permite realizar restauraciones fijas justo después de la cirugía. Esto elimina la necesidad de extracción y limpieza diarias, eliminando por completo las molestias, la presión de la placa base y el riesgo de úlceras en la mucosa asociados a las prótesis removibles. El sistema de navegación digital de implantes (como la navegación dinámica o las plantillas estáticas) guía la colocación de los implantes con precisión submilimétrica mediante imágenes en 3D, reduciendo significativamente el trauma quirúrgico y la inflamación postoperatoria. Las puntuaciones de dolor del paciente (VAS) se reducen en 60% en comparación con las cirugías tradicionales, y el periodo de cicatrización se acorta a 3-6 meses, proporcionando un confort a largo plazo muy similar al de los dientes naturales.
Tasa de éxito y factores clave que influyen en el éxito de los implantes dentales
1. Tasa de éxito de los implantes dentales
Datos sobre la tasa de éxito:
La tasa de éxito global de los implantes dentales suele ser superior a 95%, y algunas instituciones médicas de alta calidad alcanzan tasas de éxito de hasta 98%-99%. Estos datos reflejan la madurez de la tecnología de implantes dentales, pero la tasa de éxito real puede variar debido a las diferencias individuales.
Fuentes de las variaciones de la tasa de éxito:
- Dimensión temporal: Las tasas de éxito a corto plazo (1-5 años) suelen ser más elevadas, mientras que las tasas de éxito a largo plazo (más de 10 años) pueden disminuir ligeramente debido a factores como la reabsorción ósea y la enfermedad periodontal.
- Diferencias individuales: Factores como la edad del paciente, la densidad ósea, los hábitos de higiene bucal y el estado general de salud pueden influir directamente en la tasa de éxito.
2. Factores clave que influyen en el éxito de los implantes dentales
| Factor | Mecanismo de influencia | Casos típicos |
|---|---|---|
| Densidad ósea | Una masa ósea insuficiente puede provocar una mala estabilidad inicial del implante, afectando a la osteointegración. | La región superior posterior, donde la calidad ósea suele ser mala, puede requerir injertos óseos; la región inferior anterior suele tener mejor densidad ósea, lo que conlleva mayores tasas de éxito. |
| Salud de las encías | Las enfermedades de las encías, como la gingivitis o la periodontitis, pueden provocar periimplantitis y causar el aflojamiento y fracaso del implante. | Las enfermedades de las encías deben tratarse a fondo antes de la cirugía, y el mantenimiento regular de la salud de las encías es esencial después de la cirugía. |
| Hábitos de fumar | La nicotina inhibe la actividad de las células óseas, aumenta el riesgo de infección y disminuye las tasas de éxito en aproximadamente 10%-20%. | Los fumadores deben dejar de fumar al menos 2 semanas antes de la operación, y si siguen fumando después de la operación, pueden necesitar controles más frecuentes. |
| Salud general | Afecciones como la diabetes o la osteoporosis pueden retrasar la cicatrización ósea, mientras que los trastornos del sistema inmunitario aumentan el riesgo de infección. | Los pacientes diabéticos deben controlar los niveles de azúcar en sangre, y los pacientes con osteoporosis deben tomar suplementos de calcio. |
3. Estrategias para mejorar la tasa de éxito de los implantes dentales
Evaluación preoperatoria:
- Examen bucal completo (tomografía computarizada, evaluación periodontal)
- Examen médico completo (análisis de sangre, función de coagulación)
- Elaborar un plan de tratamiento personalizado
Procedimientos intraoperatorios:
- Elija un especialista en implantes con experiencia
- Procedimientos estériles estrictos para minimizar el riesgo de infección
- Ángulo y profundidad de implantación precisos para garantizar la estabilidad inicial
Cuidados postoperatorios:
- Aplicar compresas frías en 24 horas, evitar la actividad física vigorosa
- Seguir los antibióticos y analgésicos prescritos
- Retire las suturas a los 7-10 días de la intervención, evite aplicar presión en la zona del implante.
Mantenimiento a largo plazo:
- Seguimientos periódicos (cada 6 meses)
- Limpiezas dentales profesionales (1-2 veces al año)
- Tratamiento precoz de la periimplantitis
4. Recomendaciones para casos especiales
- Implantación inmediata:
Adecuado para alveolos sin infección, con tasas de éxito comparables a la implantación diferida. No obstante, es necesario respetar estrictamente las indicaciones. - Cirugía de aumento óseo:
Cuando la densidad ósea es insuficiente, se utilizan técnicas como la Regeneración Ósea Guiada (ROG) o las cirugías de elevación de seno para aumentar el volumen óseo, con una tasa de éxito de aproximadamente 90%. - Implantación de arco completo edéntulo:
Con la técnica All-on-4/6, los implantes se inclinan para conseguir restauraciones fijas, con una tasa de éxito de aproximadamente 95%.
¿Son permanentes los implantes dentales?
1. Durabilidad y vida útil de los implantes dentales
Los implantes dentales no son "permanentes" en el sentido tradicional, pero su vida útil suele superar los 20 años, y algunos pacientes incluso pueden utilizarlos toda la vida. La vida útil prevista de un implante depende de varios factores:
- Material del implante:
Los materiales biocompatibles, como las aleaciones de titanio, forman uniones estables con el tejido óseo, lo que prolonga la vida útil del implante. - Cuidado bucal:
Una limpieza diaria inadecuada puede provocar una periimplantitis que afecte a la estabilidad a largo plazo. - Salud general:
Afecciones como la diabetes y la osteoporosis pueden retrasar la cicatrización ósea, reduciendo la vida útil del implante.
2. Comparación con otros métodos de restauración
| Método de restauración | Ventajas | Desventajas | Vida útil |
|---|---|---|---|
| Implantes dentales | Estable, duradero y próximo a la función del diente natural | Coste inicial elevado, requiere cirugía | Más de 20 años |
| Prótesis tradicionales | Menor coste, mayor adaptabilidad | Requiere sustitución cada 3-5 años, propenso al desgaste | 3-8 años (requiere sustitución) |
| Puentes fijos | No requiere cirugía, estéticamente agradable | Requiere tallar los dientes adyacentes, adaptabilidad limitada | 10-15 años |
3. Medidas clave para prolongar la vida útil de los implantes dentales
- Mantenimiento de la higiene bucodental:
- Utilice a diario un cepillo de dientes de cerdas suaves, hilo dental y herramientas de limpieza especiales para implantes.
- Programe limpiezas profesionales con regularidad (se recomienda cada 6 meses).
- Ajustes en el estilo de vida:
- Deje de fumar y limite el consumo de alcohol, ya que la nicotina inhibe la actividad de las células óseas.
- Evite masticar objetos duros para evitar daños mecánicos en el implante.
- Revisiones periódicas:
- Seguimiento cada 3 meses durante el primer año después de la cirugía, y después cada 6-12 meses para comprobar la estabilidad del implante.
- Tratar rápidamente problemas como la periimplantitis o el aflojamiento del pilar.
- Gestión global de la salud:
- Controle el azúcar en sangre y la tensión arterial para reducir el riesgo de infección.
- Los pacientes con osteoporosis deben seguir el consejo médico de tomar suplementos de calcio y vitamina D.
4. Consideraciones especiales en determinados casos
- Implantación inmediata:
Requiere técnicas estériles estrictas, y los pacientes deben evitar las actividades extenuantes en el postoperatorio. La estabilidad inicial puede ser ligeramente inferior a la de la implantación diferida. - Implantación de arco completo edéntulo:
Cuando se utilizan técnicas All-on-4/6, es importante mantener el equilibrio oclusal y evitar una presión excesiva en un lado. - Pacientes con enfermedad periodontal:
Antes de la intervención quirúrgica debe completarse un tratamiento exhaustivo de la enfermedad periodontal, y deben programarse controles periódicos para vigilar la salud de las encías después de la intervención.
Estructura de un implante dental
Como "patrón oro" de la restauración dental moderna, la estructura de un implante dental está ingeniosamente diseñada para reproducir la función masticatoria, la estética y la estabilidad a largo plazo de los dientes naturales. Desde un punto de vista profesional, el sistema de implantes consta de tres componentes básicos:
1. Implante
Definición:
Un tornillo metálico insertado quirúrgicamente en el hueso maxilar, que actúa como una "raíz dental artificial" que proporciona soporte biomecánico a toda la restauración.
Características principales:
- Material:
Titanio puro de grado médico (Grado IV) o aleación de titanio, conocido por su excelente biocompatibilidad, que permite osteointegración (la unión directa entre el implante y el tejido óseo). - Tratamiento de la superficie:
Técnicas como el chorro de arena, el grabado ácido o la microestructuración por láser aumentan la superficie y favorecen la fijación y la integración de las células óseas. - Diseño de la forma:
- Implantes con forma de raíz: Imitan las raíces de los dientes naturales, adecuados para la mayoría de los casos estándar.
- Implantes cilíndricos: Se utiliza en casos con volumen óseo limitado o implantación inmediata.
- Implantes cónicos: Ideal para carga inmediata o uso en la zona estética.
Importancia clínica:
El éxito del implante depende de la calidad de la osteointegración. Para evaluar la densidad ósea, el volumen y la estabilidad del implante se utilizan imágenes preoperatorias (por ejemplo, escáneres CBCT).
2. Pilar
Definición:
Conector intermedio entre el implante y la prótesis, responsable de transmitir las fuerzas masticatorias y de ajustar la posición y el ángulo de la restauración definitiva.
Características principales:
- Material:
Aleación de titanio, circonio o a medida (mediante tecnología CAD/CAM). - Tipos de pilares:
- Pilares prefabricados: Diseños estandarizados para la mayoría de los casos.
- Pilares a medida: Adaptado a los contornos gingivales para obtener resultados estéticos óptimos.
- Pilares en ángulo: Compensan las discrepancias de ángulo de los implantes y ayudan a prevenir la recesión gingival.
- Funciones:
- Sellado de tejidos blandos: Forma un sello biológico con la encía para bloquear la invasión bacteriana.
- Distribución de la tensión: El diseño antirrotación minimiza los micromovimientos y la tensión sobre el implante.
Importancia clínica:
La selección del pilar influye directamente en el ajuste de la prótesis y en la estética del tejido blando circundante. La personalización basada en el biotipo gingival (tejido grueso frente a tejido fino) es crucial para obtener unos resultados óptimos.
3. Prótesis (corona, puente o dentadura postiza)
Definición:
El diente (o dientes) artificial(es) visible(es) fijado(s) al pilar, restaura tanto la función masticatoria como la estética.
Características principales:
- Opciones de material:
- Prótesis totalmente cerámicas: Zirconia, cerámica de vidrio (p. ej., IPS e.max) - ideal para la zona estética.
- Porcelana fundida sobre metal (PFM): Metales nobles (p. ej., aleación de oro) o metales comunes (p. ej., cromo-cobalto): ideales para dientes posteriores.
- Métodos de fijación:
- Atornillado: Fijación a través de un orificio roscado en el pilar; permite un mantenimiento más sencillo.
- Cemento retenido: Adhesión mediante cemento de resina: preferible en casos muy estéticos.
- Tipos de diseño:
- Corona única: Para dientes individuales perdidos.
- Puente: Para múltiples dientes adyacentes ausentes.
- Sobredentadura: Prótesis removibles implantosoportadas para arcadas edéntulas (desdentadas).
Importancia clínica:
El diseño protésico debe equilibrar carga funcional (por ejemplo, fuerzas masticatorias en regiones posteriores) con requisitos estéticos (por ejemplo, translucidez y coincidencia de color en los dientes anteriores).
Sinergia clínica de la estructura del implante
- Estabilidad biomecánica:
El complejo implante-pilar-prótesis forma un sistema de amortiguación de tensiones que reduce los micromovimientos y la reabsorción ósea. - Estética de tejidos blandos:
Un pilar y una prótesis bien diseñados pueden simular las papilas gingivales naturales y crear un perfil de emergencia realista. - Mantenimiento a largo plazo:
El diseño modular (con componentes de implante, pilar y prótesis extraíbles) permite una cómoda limpieza, control y reparación a lo largo del tiempo.
Selección de materiales para implantes dentales
En el campo de la restauración de implantes dentales, la elección del material del implante es uno de los factores clave que determinan el éxito, la longevidad y la experiencia general del usuario del implante. Entre los diversos materiales disponibles, las aleaciones de titanio de alta calidad se han convertido en las más utilizadas debido a sus ventajas únicas.
Las aleaciones de titanio ofrecen una biocompatibilidad excepcional. Cuando se implantan en el hueso maxilar, el cuerpo humano muestra respuestas de rechazo mínimas. Esto se debe principalmente a que en la superficie del titanio se forma de forma natural una densa capa de óxido que impide eficazmente la liberación de iones metálicos en los tejidos circundantes. Esta capa protectora actúa como un "escudo", reduciendo el riesgo de reacciones alérgicas, inflamación y otros efectos adversos. Permite que el implante coexista armoniosamente con el cuerpo humano, sentando una base sólida para la estabilidad a largo plazo.
En términos de resistencia, las aleaciones de titanio ofrecen un rendimiento excepcional. El entorno oral es dinámico y complejo, y está sometido constantemente a fuerzas de masticación y mordida. Las aleaciones de titanio de alta calidad poseen una gran resistencia y una excelente tenacidad, lo que les permite soportar importantes fuerzas oclusales sin fracturarse ni deformarse. Como un "guardián" resistente, el titanio proporciona un apoyo inquebrantable, garantizando que el implante dental funcione como un diente natural y satisfaga las necesidades dietéticas diarias del paciente.
Gracias a la combinación de biocompatibilidad y resistencia mecánica, las aleaciones de titanio garantizan tanto la estabilidad como la durabilidad de los implantes dentales. Tras su colocación, forman una fuerte unión osteointegrada con el hueso maxilar circundante, anclando el implante con la misma firmeza que la raíz de un diente natural. Esta sólida integración no sólo garantiza un ajuste seguro durante el uso, sino que también prolonga significativamente la vida útil del implante, ofreciendo beneficios a largo plazo al paciente.
A medida que la tecnología dental sigue evolucionando, han surgido muchos nuevos materiales para implantes. Sin embargo, las aleaciones de titanio de alta calidad siguen siendo un estándar insustituible en este campo debido a su fiabilidad y éxito clínico a largo plazo. Siguen proporcionando a innumerables pacientes restauraciones de implantes sanas, estéticamente agradables y duraderas.
Posibles causas del fracaso de los implantes dentales
Mala higiene bucal - Cuidados postoperatorios inadecuados
Mantener una buena higiene bucal tras la cirugía de implantes es fundamental. Sin embargo, algunos pacientes no le prestan la atención necesaria. Las técnicas de cepillado inadecuadas y los hábitos incorrectos de uso del hilo dental permiten que la placa se acumule alrededor del lecho del implante. La placa, a menudo denominada "asesino invisible", se endurece gradualmente hasta convertirse en sarro, que irrita el tejido gingival y desencadena la inflamación. A medida que la situación empeora, las bacterias pueden infiltrarse en la zona donde el implante se integra con el hueso circundante, comprometiendo la osteointegración y provocando una infección. En última instancia, este proceso puede provocar el fracaso del implante.
Volumen óseo insuficiente: dificulta la estabilidad del implante
El éxito de un implante dental depende en gran medida de una osteointegración sólida, que requiere un volumen óseo suficiente. Para los pacientes que carecen de la masa ósea adecuada, el implante es como una semilla plantada en un terreno poco profundo: le cuesta afianzarse. Cuando se ve sometido a las fuerzas de la masticación, el implante puede aflojarse y no adherirse firmemente al tejido óseo circundante. Esto compromete su funcionalidad y aumenta el riesgo de fracaso. En estos casos, el injerto óseo resulta esencial. Utilizando hueso autógeno, aloinjertos o materiales óseos sintéticos, se puede restaurar el volumen óseo para proporcionar una base sólida al implante.
Fumar y otros hábitos nocivos - Los efectos del tabaco
Fumar tiene un impacto notablemente negativo en la cicatrización y estabilidad de los implantes. Las sustancias nocivas del tabaco contraen los vasos sanguíneos de las encías, reduciendo el flujo sanguíneo y dificultando el aporte de nutrientes a los tejidos que rodean el implante. Además, el tabaco debilita el sistema inmunitario, disminuye la resistencia a las infecciones y ralentiza el proceso de cicatrización. Una cicatrización deficiente provoca una unión inadecuada entre el implante y el hueso, lo que aumenta considerablemente el riesgo de fracaso.
Bruxismo - El impacto del rechinar de dientes en los implantes
El bruxismo, o rechinar de dientes, es un hábito oral perjudicial y supone un grave riesgo para los pacientes con implantes dentales. La excesiva fuerza de mordida generada durante el rechinamiento afecta directamente al implante. Con el tiempo, esta tensión antinatural puede dañar los componentes estructurales del implante, haciendo que se afloje o incluso se fracture. El bruxismo también puede provocar la reabsorción ósea alrededor del implante, poniendo aún más en peligro su estabilidad.
Otros factores: diabetes, medicación, etc.
Determinados problemas de salud y medicamentos también pueden afectar a la cicatrización y estabilidad de los implantes. Por ejemplo, los pacientes con diabetes mal controlada pueden tener respuestas inmunitarias debilitadas y retrasos en la cicatrización de las heridas, lo que aumenta la probabilidad de infección y fracaso del implante. El uso prolongado de determinados medicamentos, como inmunosupresores o corticosteroides, puede interferir en el metabolismo óseo y la función inmunitaria, dificultando la integración entre el implante y el hueso y aumentando el riesgo de fracaso.
Opciones de tratamiento para los implantes dentales defectuosos
Cuando un implante dental fracasa, es crucial una intervención rápida y eficaz. Normalmente, primero hay que extraer el implante que ha fallado para evitar daños mayores en los tejidos circundantes. Esta extracción puede provocar una pérdida de hueso en el lugar del implante, por lo que es necesario realizar procedimientos de reconstrucción ósea, como el injerto óseo, para restaurar una base adecuada para futuros implantes. Una vez que se ha completado la cicatrización y se ha regenerado hueso suficiente, puede colocarse un nuevo implante en el momento óptimo, asegurando un soporte adecuado para minimizar las posibilidades de otro fracaso.
Cómo prevenir el fracaso de los implantes
La prevención del fracaso de los implantes dentales requiere un enfoque integral. Es esencial elegir a un odontólogo cualificado y con experiencia, ya que puede adaptar los planes de tratamiento a las necesidades de cada paciente y maximizar el éxito de la cirugía. En el postoperatorio, los pacientes deben seguir al pie de la letra todas las instrucciones de cuidado, incluida una higiene bucal adecuada y una dieta equilibrada. Las revisiones dentales periódicas también son vitales; con un seguimiento profesional, se puede detectar y tratar con prontitud cualquier signo de alerta temprana, garantizando la estabilidad y funcionalidad del implante a largo plazo.