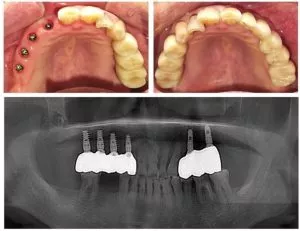
Auf dem Gebiet der oralen Implantatversorgung haben Zahnimplantate vielen Patienten, die unter einer Zahnextraktion oder einem Zahnverlust leiden, neue Hoffnung gegeben und es ihnen ermöglicht, wieder ein gesundes Lächeln und eine normale Kaufunktion zu erlangen. Allerdings lauert die Periimplantitis - eine entzündliche Erkrankung - wie ein versteckter "Zerstörer" und bedroht stillschweigend die Gesundheit und Stabilität von Zahnimplantaten.
Periimplantäre Erkrankungen betreffen die das Implantat umgebenden Weichteile. Sobald diese Gewebe infiziert sind, setzt ein zerstörerischer Prozess ein. Die Patienten leiden häufig unter Schmerzen und Schwellungen, und alltägliche Funktionen wie das Beißen und Kauen werden zunehmend schwieriger. Ohne eine rechtzeitige und wirksame Behandlung steigt das Risiko eines Implantatversagens erheblich an, so dass alle Bemühungen und Erwartungen, die in die Implantatbehandlung investiert wurden, zunichte gemacht werden können.
Wie sollten wir also auf das schwierige Problem der Periimplantitis reagieren? Schlechte Mundhygiene gilt als eine der Hauptursachen für diese Erkrankung. Eine Kombination aus Tiefenreinigung und antimikrobieller Therapie wird üblicherweise als Behandlungsansatz verwendet. In schwereren Fällen kann jedoch die schwierige Entscheidung, das Implantat zu entfernen und zu ersetzen, unvermeidlich sein. Als Nächstes wollen wir uns wirksame Strategien zur Behandlung der Periimplantitis genauer ansehen.
Was ist eine periimplantäre Mukositis?
Die periimplantäre Mukositis ist das Frühstadium der periimplantären Erkrankungen und weist viele Ähnlichkeiten mit der Gingivitis auf - der Anfangsphase der Zahnfleischerkrankung bei natürlichen Zähnen. In diesem Stadium entzündet sich das Weichgewebe rund um das Zahnimplantat, aber die tieferen Knochenstrukturen sind noch nicht betroffen.
Im Vergleich zur fortgeschrittenen Periimplantitis ist die periimplantäre Mukositis wesentlich einfacher zu behandeln. Mit der richtigen Mundhygiene - wie tägliches gründliches Zähneputzen, die Verwendung von Zahnseide zur Reinigung der Zahnzwischenräume und regelmäßige Besuche beim Zahnarzt - lässt sich dieses Problem wirksam verhindern und sogar im Anfangsstadium rückgängig machen.
Es ist jedoch wichtig zu wissen, dass Zahnimplantate von Natur aus weniger widerstandsfähig gegen die Bildung von Biofilm sind als natürliche Zähne - eine komplexe bakterielle Struktur, die sich auf der Oberfläche von Zähnen und Implantaten bildet. Wenn er nicht rechtzeitig entfernt wird, kann der Biofilm zu Entzündungen führen. Unabhängig davon, ob Sie Zahnimplantate oder natürliche Zähne haben, ist die Vorbeugung sowohl von periimplantären als auch von parodontalen Erkrankungen daher von entscheidender Bedeutung. Nur durch eine konsequente und wirksame Prophylaxe können Sie die langfristige Gesundheit und Stabilität sowohl Ihrer künstlichen als auch Ihrer natürlichen Zähne sicherstellen.
Was sind die Ursachen einer Periimplantitis?
1. Schlechte Mundhygiene:
Plaqueansammlungen auf der Implantatoberfläche sind die Hauptursache für Periimplantitis. Die schädlichen Bakterien in der Plaque können das umliegende Gewebe des Implantats infizieren, Entzündungen auslösen und sogar zu Alveolarknochenverlust führen.
2. Lokale beitragende Faktoren:
- Unsachgemäßes prothetisches Design: Eine schlecht gestaltete Restauration kann die Plaquekontrolle erschweren und das Infektionsrisiko erhöhen.
- Übermäßige Belastung des Implantats: Wenn das Implantat übermäßigen Biss- oder Kaukräften ausgesetzt ist, kann dies den Knochenabbau beschleunigen und das umliegende Gewebe schädigen.
- Raue Implantatoberfläche: Implantate mit rauen Oberflächen sind anfälliger für Plaqueablagerungen, was die Wahrscheinlichkeit einer Infektion erhöht.
- Vorgeschichte der Parodontitis: Wenn andere natürliche Zähne von Parodontitis betroffen sind, können sich die Bakterien auf das Implantatbett ausbreiten und eine Periimplantitis verursachen.
3. Schädliche Gewohnheiten:
- Rauchen: Rauchen ist ein bedeutender Risikofaktor für Periimplantitis. Schädliche Substanzen im Tabak können die lokale Durchblutung beeinträchtigen, die Gewebeheilung verlangsamen und die Immunfunktion unterdrücken.
- Übermäßiger Alkoholkonsum: Auch starker Alkoholkonsum kann das Risiko einer Periimplantitis erhöhen.
4. Systemische Bedingungen:
- Diabetes: Ein unkontrollierter Diabetes vermindert die Durchblutung, was die Heilungsfähigkeit des Körpers bei Infektionen oder Verletzungen beeinträchtigt und das Risiko einer Periimplantitis erhöht.
- Osteoporose: Dieser Zustand kann die Integration des Implantats in den umgebenden Knochen behindern und die Anfälligkeit für Infektionen erhöhen.
- Immunsuppression: Patienten mit geschwächtem Immunsystem (z. B. Patienten mit HIV/AIDS oder in Krebsbehandlung) sind anfälliger für Infektionen, einschließlich Periimplantitis.
5. Unsachgemäße Implantatplatzierung oder mangelnde Knochenunterstützung:
Wenn das Implantat nicht richtig eingesetzt wird oder nicht genügend Knochen zur Verfügung steht, steigt das Risiko einer bakteriellen Infektion um das Implantat herum.
6. Überlastung des Implantats:
Eine übermäßige Krafteinwirkung auf das Implantat - wie das Beißen oder Kauen auf harten Gegenständen - kann die Abnutzung und Beschädigung beschleunigen. Dies schafft Nischen für Bakterien und fördert Entzündungen.
7. Schlecht sitzende Kronen oder Restaurationen:
Wenn Kronen oder andere prothetische Komponenten nicht richtig sitzen, können sie das umliegende Gewebe reizen und zu Entzündungen und Periimplantitis führen.
8. Verpasste Folgetermine:
Regelmäßige Kontrollbesuche nach der Implantation sind entscheidend, um mögliche Probleme frühzeitig zu erkennen und zu beheben. Werden diese Termine ausgelassen, können sich kleinere Probleme zu ernsthaften Komplikationen ausweiten.
Detaillierte Symptome der Periimplantitis
1. Zahnfleischbedingte Symptome
- Schwellung oder Rötung des Zahnfleischs:
Bei einer Periimplantitis wird das das Implantat umgebende Zahnfleischgewebe durch die Entzündung angeregt, wodurch es sich verdichtet und anschwillt. Im Gegensatz zu gesundem Zahnfleisch - das rosa und fest ist - erscheint entzündetes Zahnfleisch rot und geschwollen. Das Ausmaß der Schwellung kann sich mit der Zeit verschlimmern. Im Anfangsstadium kann die Schwellung lokal begrenzt und leicht sein, aber wenn die Erkrankung fortschreitet, kann sie sich auf benachbarte Zahnfleischbereiche ausbreiten. - Schmerzen oder Zärtlichkeit im Zahnfleisch:
Die Entzündung schädigt das lokale Gewebe und reizt die Nervenenden, was zu Schmerzen oder Empfindlichkeit im Bereich der Implantatstelle führt. Die Patienten empfinden möglicherweise Unbehagen beim Essen, Zähneputzen oder Berühren der betroffenen Stelle. Die Schmerzintensität variiert - leichte Fälle verursachen nur leichte Beschwerden, während schwere Fälle erhebliche Schmerzen verursachen können, die die täglichen Aktivitäten und das Essen beeinträchtigen. - Eiterausfluss (Vereiterung):
Wenn die Entzündung zu einer eitrigen Infektion fortschreitet, kann sich um das Implantat herum Eiter bilden. Eiter ist eine Mischung aus abgestorbenem Gewebe, weißen Blutkörperchen und Bakterien, die bei der Immunreaktion entsteht. Er kann aus dem Zahnfleischrand oder dem Spalt zwischen dem Implantat und dem Zahnfleisch sickern und ist oft von einem üblen Geruch begleitet, was auf eine fortgeschrittene Infektion hinweist.
2. Mundgeruch (Halitosis):
Die Periimplantitis führt zu einer lokalen Infektion, die es Bakterien ermöglicht, sich um das Implantat herum anzusammeln. Diese Bakterien setzen bei ihrem Stoffwechselprozess übel riechende Substanzen wie Schwefelwasserstoff frei, was zu spürbarem Mundgeruch führt. Dieser Geruch ist in der Regel anhaltend und kann von den Patienten selbst wahrgenommen werden. Er kann auch von anderen Personen bei engem Kontakt wahrgenommen werden und beeinträchtigt soziale Interaktionen und das psychische Wohlbefinden.
3. Mobilität des Implantats:
Periimplantitis kann zu Knochenverlust und -verfall um das Implantat herum führen. Der Alveolarknochen stützt das Implantat, und wenn er geschwächt ist, verliert das Implantat an Stabilität. Im Frühstadium ist die Beweglichkeit für den Patienten möglicherweise nicht erkennbar, aber Zahnärzte können sie mit professionellen Instrumenten feststellen. Wenn sich der Zustand verschlimmert, wird die Beweglichkeit deutlicher - der Patient kann spüren, dass sich das Implantat verschiebt oder bewegt, was die Kaufunktion beeinträchtigen kann.
4. Schwere Gewebeschäden und Knochenverlust:
- Schädigung des Gewebes:
Bleibt die Periimplantitis unbehandelt, kann sich die Entzündung weiter ausbreiten und verschlimmern, so dass das Gewebe um das Implantat herum stark geschädigt wird. Neben dem Zahnfleisch und dem Knochen können auch nahe gelegene Weichteile - wie die Mundschleimhaut - betroffen sein, was zu Symptomen wie Rötung, Schwellung und Geschwürbildung führt. Dies kann die Mundgesundheit und -funktion erheblich beeinträchtigen. - Knochenschwund:
Eine der schwerwiegendsten Folgen der Periimplantitis ist die Knochenresorption. Durch die Entzündung werden Osteoklasten (knochenabbauende Zellen) aktiviert, die den Alveolarknochen um das Implantat herum allmählich zerstören. Röntgenaufnahmen oder andere bildgebende Verfahren können eine verminderte Knochenhöhe und -dichte aufzeigen. Der Knochenschwund beeinträchtigt die Stabilität des Implantats, erhöht das Risiko eines Implantatversagens und kann sogar zu Veränderungen im Gesichtsausdruck führen, wie z. B. zu einer Erschlaffung des Gesichts, was sich sowohl auf die Mundfunktion als auch auf die Ästhetik negativ auswirkt.
Detaillierte Stadien der Periimplantitis
1. Anfängliche Entzündung (Frühstadium)
Zahnfleischsymptome: Dies ist die Anfangsphase der Periimplantitis, in der das Zahnfleisch um das Zahnimplantat Anzeichen von Rötung und Schwellung zeigt. Ähnlich wie bei der Gingivitis entzündet sich das normalerweise rosa, feste Zahnfleisch und schwillt an. In diesem Stadium ist die Entzündung relativ lokal begrenzt und betrifft hauptsächlich das Zahnfleischgewebe.
Die Ursache: Der Hauptauslöser ist in der Regel die Ansammlung von Bakterien auf der Oberfläche des Implantats. Da die Mundhöhle reich an Bakterien ist, kann eine schlechte tägliche Mundhygiene zur Bildung eines bakteriellen Biofilms auf der Implantatoberfläche führen, der dann eine Entzündungsreaktion auslöst.
2. Periimplantitis mit Knochenverlust (progressives Stadium)
Fortschreiten der Entzündung: Wenn sich der Zustand verschlimmert, vertieft sich die Entzündung um das Implantat herum und breitet sich über das Zahnfleischgewebe hinaus aus, so dass der stützende Alveolarknochen in Mitleidenschaft gezogen wird.
Knochenschwund: Entzündungsreize aktivieren Osteoklasten, was zur Resorption und Zerstörung des umgebenden Alveolarknochens führt. Dieser Knochenverlust ähnelt dem, der bei Parodontitis auftritt, kann aber aufgrund der strukturellen Unterschiede zu natürlichen Zähnen um Implantate herum schneller und stärker fortschreiten.
Zahnfleischsymptome: Das Zahnfleisch kann stärker geschwollen und schmerzhaft werden. Die Patienten spüren ein deutliches Unbehagen rund um das Implantat, und Aktivitäten wie Essen oder Zähneputzen können die Schmerzen verschlimmern.
3. Fortgeschrittene Periimplantitis (schweres Stadium)
Verschlimmerung von Entzündungen und Knochenschwund: An diesem Punkt verschlimmern sich Entzündung und Knochenabbau erheblich. Durch die anhaltende Entzündung wird das umliegende Gewebe kontinuierlich geschädigt, und es kann ein großer Teil des Alveolarknochens verloren gehen, wodurch der Halt um das Implantat herum stark beeinträchtigt wird.
Mobilität der Implantate: Durch die starke Zerstörung des Knochens verliert das Implantat den ausreichenden knöchernen Halt und wird spürbar locker - ähnlich wie ein Baum instabil wird, wenn der umgebende Boden stark erodiert ist.
Anzeichen einer Infektion: Es kann deutliche Anzeichen für eine Infektion geben, z. B. Eiter, der aus dem Bereich um das Implantat austritt. Eiter ist eine Mischung aus abgestorbenem Gewebe, weißen Blutkörperchen und Bakterien und deutet auf eine schwere Infektion hin.
4. Versagensphase
Implantat-Ergebnis: Bleibt die Periimplantitis unbehandelt, kann sich der Zustand weiter verschlechtern und schließlich zu einem Implantatversagen führen. Zu diesem Zeitpunkt kann das Implantat nicht mehr richtig funktionieren und muss entfernt werden.
Folgebehandlung: Nach der Entfernung kann ein starker Knochenverlust regenerative Verfahren oder Knochentransplantationen zum Wiederaufbau des Alveolarkamms erfordern, bevor ein weiteres Implantat in Betracht gezogen werden kann. Dies erhöht die Komplexität, die Kosten und die Dauer der Behandlung.
Grundlagen der Diagnose und Behandlung
Diagnosemethoden: Parodontologen können fortschrittliche Instrumente wie Röntgenaufnahmen verwenden, um das Fortschreiten der Periimplantitis zu beurteilen. Röntgenbilder helfen bei der Visualisierung der Knochenhöhe, der Knochendichte und der Beziehung zwischen dem Implantat und dem umgebenden Gewebe und ermöglichen eine genaue Beurteilung des Schweregrads der Erkrankung.
Behandlungsschlüssel: Eine frühzeitige Erkennung und ein angemessenes Eingreifen können schwere Schäden verhindern und das Implantat retten. Eine erfolgreiche Behandlung erfordert das Fachwissen eines Parodontologen, der je nach Schweregrad der Erkrankung einen individuellen Behandlungsplan erstellt. Dieser kann eine Anleitung zur Mundhygiene, ein mechanisches Debridement und Medikamente umfassen.
Kann eine Periimplantitis rückgängig gemacht werden?
Periimplantitis ist zwar behandelbar und ihr Fortschreiten kann durch geeignete Maßnahmen gestoppt werden, aber sie ist nicht immer vollständig reversibel. Der Erfolg der Behandlung hängt weitgehend vom Schweregrad der Erkrankung und davon ab, wie früh die Behandlung beginnt.
In den frühen Stadien der Periimplantitis ist die Schädigung des umliegenden Gewebes noch relativ gering. In diesem Stadium kann der Zustand oft durch Verfahren wie Scaling und Root Planing (eine Tiefenreinigungsmethode für Zähne und Implantatoberflächen) sowie die Verwendung von antibakteriellen Mundspülungen oder Gelen rückgängig gemacht werden. Diese Behandlungen tragen dazu bei, Plaque und Zahnstein von der Implantatoberfläche zu entfernen, die bakterielle Belastung zu reduzieren und die Entzündungsreaktion zu lindern.
Ist die Erkrankung jedoch schon weiter fortgeschritten, reichen nicht-chirurgische Behandlungen allein möglicherweise nicht aus, um den Schaden vollständig zu beheben. In solchen Fällen können weitere Maßnahmen erforderlich sein, z. B. die chirurgische Entfernung des infizierten Gewebes, um die Infektionsquelle gründlich zu beseitigen, oder Knochentransplantationen, um den durch die Entzündung verursachten Knochenverlust auszugleichen. Diese Behandlungen sind zwar komplexer, aber sie sind unerlässlich, um die Krankheit zu kontrollieren und gegebenenfalls ein Implantatversagen zu verhindern.
Behandlungsmethoden für Periimplantitis
Die Behandlung der Periimplantitis ist ein umfassender und systematischer Prozess, der darauf abzielt, die zugrundeliegenden Ursachen zu beseitigen, die Infektion zu kontrollieren und die Gesundheit des Gewebes um das Implantat herum wiederherzustellen. Im Folgenden finden Sie einen detaillierten Überblick über die Behandlungsmethoden:
1. Mechanisches Debridement
Das mechanische Débridement ist ein wesentlicher Bestandteil der Periimplantitis-Behandlung. Es beinhaltet die physische Entfernung pathogener Faktoren von der Implantatoberfläche und den umgebenden Geweben, um günstige Bedingungen für die weitere Behandlung zu schaffen.
Spezialisierte Instrumente
- Titanium-Bürsten: Titanium-Bürsten sind speziell für die Reinigung von Implantatoberflächen konzipiert. Aufgrund der einzigartigen Mikrostruktur von Implantaten neigen Plaque und Zahnstein dazu, fest zu haften, so dass sie mit herkömmlichen Werkzeugen nur schwer zu entfernen sind. Die Borsten und das Design der Titanbürsten passen sich der Implantatoberfläche an und beseitigen Plaque und Zahnstein effektiv, während sie gleichzeitig die bakterielle Belastung reduzieren.
Klinisches Verfahren
Das mechanische Débridement sollte in einem professionellen zahnärztlichen Umfeld von einem Parodontologen durchgeführt werden. Der Zahnarzt wählt je nach Schweregrad der Erkrankung und Art des Implantats geeignete Instrumente und Techniken aus. Während des Eingriffs geht der Zahnarzt vorsichtig und behutsam vor, um unnötige Schäden am Implantat oder am umliegenden Gewebe zu vermeiden.
2. Antimikrobielle Therapie
Ziel der antimikrobiellen Therapie ist es, Bakterien zu beseitigen, die Infektion zu kontrollieren und weitere Entzündungen zu verhindern. Je nach Schweregrad der Erkrankung und der Situation des Patienten können verschiedene Methoden eingesetzt werden.
Antibakterielle Mundspülung
- Chlorhexidin-Gluconat: Chlorhexidin ist ein häufig verwendetes antibakterielles Mundwasser zur Behandlung von Periimplantitis. Es verfügt über ein breites antimikrobielles Wirkungsspektrum, das das Wachstum verschiedener oraler Bakterien hemmt. Den Patienten wird empfohlen, mehrmals täglich mit einer vorgeschriebenen Konzentration für eine bestimmte Dauer zu spülen, um die bakterielle Belastung zu reduzieren und die Entzündung zu lindern.
- Cetylpyridiniumchlorid (CPC) Mundspülung: CPC hat auch antibakterielle und entzündungshemmende Wirkungen. Es verändert die Durchlässigkeit der bakteriellen Zellmembranen, so dass intrazelluläre Inhalte austreten, was zur Abtötung der Bakterien beiträgt.
Topische antibakterielle Gele
Zahnärzte können antibakterielle Gele direkt um das Implantat herum auftragen. Diese Gele enthalten antimikrobielle Wirkstoffe, die lokal auf den infizierten Bereich einwirken, die Konzentration des Medikaments erhöhen und die antibakterielle Wirksamkeit verstärken. Topische Gele, die Minocyclin enthalten, können zum Beispiel das Bakterienwachstum an der Entzündungsstelle wirksam unterdrücken und die Heilung fördern.
Systemische Antibiotika
In schwereren Fällen oder bei ausgedehnten Infektionen können orale oder intravenöse Antibiotika verschrieben werden. Zu den häufig verwendeten Antibiotika gehören Amoxicillin und Metronidazol. Der Zahnarzt wird anhand von Bakterienkulturen und Empfindlichkeitstests die geeigneten Antibiotika bestimmen, um eine wirksame Behandlung zu gewährleisten.
3. Chirurgische Behandlung
Wenn die Periimplantitis fortgeschritten ist und nicht-chirurgische Methoden keine zufriedenstellenden Ergebnisse liefern, ist ein chirurgischer Eingriff erforderlich, um das infizierte Gewebe gründlich zu entfernen und den beschädigten Alveolarknochen zu reparieren.
Lappenchirurgie
- Verfahren: Der Zahnarzt macht einen Einschnitt in das Zahnfleisch um das Implantat herum und hebt das Gewebe an, um die Implantatoberfläche und den umgebenden Knochen freizulegen. Dies ermöglicht eine bessere Visualisierung und vollständige Entfernung von Plaque, Zahnstein und infiziertem Granulationsgewebe.
- Postoperative Versorgung: Nach der Lappenoperation wird das Zahnfleisch vernäht, und es können heilungsfördernde Mittel oder Materialien eingebracht werden. Die Patienten müssen die postoperativen Mundpflegeanweisungen befolgen, um die Hygiene aufrechtzuerhalten und Infektionen zu vermeiden.
Geführte Knochenregeneration (GBR)
- Indikationen: Wenn die Periimplantitis zu einem erheblichen Knochenverlust geführt hat und die Stabilität des Implantats beeinträchtigt ist, kann eine GBR erforderlich sein.
- Chirurgisches Prinzip: Nach dem Débridement und der Infektionskontrolle werden Knochentransplantate wie synthetisches Knochenpulver oder autologer Knochen in den Defektbereich eingebracht. Anschließend wird eine Biomembran zur Abdeckung der Stelle verwendet. Diese Membran verhindert, dass Weichgewebe in den Bereich des Knochendefekts einwächst, und schafft einen geschützten Raum, der die Knochenregeneration und -heilung fördert.
Methoden zur Vorbeugung von Periimplantitis
Periimplantitis kann die Langlebigkeit von Zahnimplantaten und die allgemeine Mundgesundheit stark beeinträchtigen. Das Auftreten einer Periimplantitis zu verhindern, ist von entscheidender Bedeutung und sollte in mehreren Phasen angegangen werden: präoperativ, intraoperativ und postoperativ.
Präoperativ
Umfassende mündliche Untersuchung und Behandlung
- Prüfungen: Vor einer Zahnimplantatoperation ist eine gründliche Untersuchung des Mundes erforderlich. Dabei werden die Zähne, das Zahnfleisch, der Alveolarknochen und der allgemeine Gesundheitszustand untersucht. Bildgebende Verfahren wie Panorama-Röntgenaufnahmen und CT-Scans helfen bei der Beurteilung von Form, Dichte und Höhe des Alveolarknochens sowie seiner Beziehung zu nahegelegenen anatomischen Strukturen (z. B. Kieferkanal, Kieferhöhle), um ein ausreichendes Knochenvolumen für die Implantation sicherzustellen.
- Behandlung von Krankheiten: Vorhandene Munderkrankungen wie Karies oder Parodontitis müssen vorher behandelt werden. So kann beispielsweise eine unbehandelte Parodontitis - ein Hauptrisikofaktor für Periimplantitis - zu einem bakteriellen und entzündlichen Milieu um das Implantat herum führen. Daher sollten Zahnbelag und Zahnstein gründlich entfernt und Entzündungen kontrolliert werden, bevor mit der Implantation begonnen wird.
Systemische Gesundheitsbewertung und -management
- Bewertung: Auch der allgemeine Gesundheitszustand wirkt sich auf den Implantaterfolg aus. Erkrankungen wie Diabetes, Herz-Kreislauf-Erkrankungen oder Immunstörungen können das Risiko einer Periimplantitis erhöhen. So beeinträchtigt beispielsweise ein schlecht eingestellter Diabetes die Immunität und die Heilung und erhöht die Anfälligkeit für Infektionen um das Implantat herum.
- Verwaltung: Patienten mit systemischen Erkrankungen sollten vor der Implantatoperation ihren Zustand stabilisiert haben. Diabetiker sollten einen angemessenen Blutzuckerspiegel einhalten, und Patienten mit Herzerkrankungen sollten ärztliche Anweisungen befolgen, um das Entzündungsrisiko zu minimieren.
Intraoperativ
Streng aseptische Technik
- Sterile Protokolle: Die Implantatchirurgie muss in einer sterilen Umgebung durchgeführt werden. Der Operationssaal und die Instrumente sollten gründlich desinfiziert und sterilisiert werden. Die Chirurgen müssen sterile Handschuhe, Masken und Kappen tragen und sich streng an aseptische Verfahren halten, um eine Kontamination zu vermeiden.
- Infektionsprävention: Jede bakterielle Kontamination kann eine Periimplantitis verursachen. Wenn die Instrumente nicht vollständig sterilisiert sind oder die Handhygiene des Chirurgen unzureichend ist, können Bakterien in den Operationsbereich gelangen und eine Infektion verursachen.
Genaue Implantatplatzierung
- Positionierung und Winkelung: Das Implantat muss gemäß dem präoperativen Plan in der richtigen Position und im richtigen Winkel eingesetzt werden. Eine unsachgemäße Platzierung kann die Verbindung zwischen Implantat und Knochen beeinträchtigen oder übermäßigen Druck auf das umliegende Weichgewebe ausüben, was das Entzündungsrisiko erhöht.
- Schutz des Gewebes: Während des Eingriffs muss darauf geachtet werden, dass unnötige Traumata vermieden werden. Wenn Sie beispielsweise einen Lappen anheben, gehen Sie behutsam mit dem Gewebe um, um das Zahnfleisch nicht zu verletzen, und kontrollieren Sie beim Bohren Geschwindigkeit und Kraft, um Knochenverletzungen zu vermeiden.
Postoperative
Wartung der Mundhygiene
- Technik des Bürstens: Die Patienten sollten die richtige Zahnputztechnik anwenden, z. B. die Bass-Methode, bei der mindestens zweimal täglich drei Minuten lang geputzt wird. Es wird eine Zahnbürste mit weichen Borsten empfohlen, um das Zahnfleisch um das Implantat herum nicht zu beschädigen.
- Zusätzliche Reinigungswerkzeuge: Neben dem Zähneputzen sollten auch Hilfsmittel wie Zahnseide, Interdentalbürsten und Mundspülungen verwendet werden. Zahnseide reinigt die Zahnzwischenräume und den Bereich um das Implantat, während Interdentalbürsten in Bereichen mit größeren Lücken helfen. Mundduschen verwenden Wasserdruck, um Speisereste und Bakterien auszuspülen und so die Sauberkeit im Mund zu gewährleisten.
Regelmäßige Check-Ups und Wartung
- Zeitplan für den Check-Up: Die Patienten sollten sich an den von ihrem Zahnarzt empfohlenen Zeitplan halten, in der Regel alle drei Monate im ersten Jahr, danach alle sechs bis zwölf Monate.
- Check-Up Inhalt: Die Zahnärzte beurteilen die Stabilität des Implantats, die Gesundheit des Zahnfleischs und das Knochenniveau. Werden frühe Anzeichen einer Entzündung - wie Rötung oder Blutung des Zahnfleischs - festgestellt, kann ein rechtzeitiges Eingreifen wie Zahnsteinentfernung oder Kürettage ein Fortschreiten verhindern.
Anpassungen des Lebensstils
- Ernährungsgewohnheiten: Vermeiden Sie harte Nahrungsmittel (z. B. Nüsse, Krabbenschalen), die eine übermäßige Kraft auf das Implantat ausüben und zu einer Lockerung oder einem Knochenabbau führen können. Reduzieren Sie das Rauchen und den Alkoholkonsum, da Rauchen die Blutzirkulation und die Immunreaktion beeinträchtigt, während Alkohol die Medikation und die Gewebeheilung beeinträchtigen kann.
- Verletzungsprävention: Schützen Sie das Implantat vor Traumata. Bei intensiven körperlichen Aktivitäten sollten Sie einen Mundschutz tragen, um Schäden durch Stöße zu vermeiden.
Heimbehandlung und Vorsichtsmaßnahmen bei Periimplantitis
Befindet sich die Periimplantitis in einem frühen oder milden Stadium, kann die richtige häusliche Mundpflege dazu beitragen, die Krankheit zu kontrollieren und ihr Fortschreiten zu verlangsamen. Es ist jedoch wichtig zu wissen, dass die häusliche Behandlung eine professionelle medizinische Behandlung nicht ersetzen kann. Wenn sich die Erkrankung verschlimmert oder andauert, sollten Sie umgehend einen Arzt aufsuchen. Im Folgenden finden Sie spezifische Methoden und wichtige Punkte für die Behandlung zu Hause:
1. Maßnahmen zur Mundhygiene
Richtige Bürsttechniken
- Häufigkeit und Methode: Putzen Sie mindestens zweimal täglich mit der modifizierten Bass-Technik. Halten Sie die Zahnbürste in einem Winkel von 45° zur Zahnachse, zum Zahnfleischrand hin. Lassen Sie einen Teil der Borsten in den Sulkus des Zahnfleisches eindringen und einen Teil auf dem Zahnfleischsaum ruhen. Bewegen Sie die Bürste in kurzen horizontalen Strichen (ca. 1 mm) 10 Mal für jeden Abschnitt von 2-3 Zähnen sanft hin und her. Wenn Sie zum nächsten Abschnitt übergehen, überlappen Sie leicht, um eine gründliche Reinigung zu gewährleisten. Achten Sie besonders auf den Bereich, in dem das Implantat auf das Zahnfleischgewebe trifft. Verwenden Sie sanfte Bewegungen, um das Zahnfleisch nicht zu verletzen.
- Auswahl der Zahnbürste: Verwenden Sie eine Zahnbürste mit weichen Borsten und kleinem Kopf, um die engen Bereiche um das Implantat besser zu erreichen und die Reizung des Zahnfleischs und des Implantatbereichs zu minimieren.
Verwendung von Zahnseide
- Wie zu verwenden: Verwenden Sie täglich Zahnseide, um die Zwischenräume zwischen dem Implantat und den benachbarten Zähnen zu reinigen. Führen Sie die Zahnseide sanft ein, biegen Sie sie C-förmig um die Zahnoberfläche und gleiten Sie sie auf und ab, um Ablagerungen und Plaque zu entfernen. Seien Sie in der Nähe von Implantaten besonders vorsichtig, um das umliegende Gewebe nicht zu verletzen.
- Zahnseide Typ: Wählen Sie entweder normale Zahnseide oder speziell für Implantate entwickelte Zahnseide, die weicher ist und sich besser an die Implantatstruktur anpasst.
Zusätzliche Reinigungswerkzeuge
- Interdentalbürsten: Wenn die Lücken um das Implantat groß sind, verwenden Sie eine Interdentalbürste. Wählen Sie eine Größe, die dem Spalt entspricht, und bewegen Sie sie vorsichtig hin und her, um Plaque von der Implantatoberfläche zu entfernen.
- Mundduschen (Wasserflosser): Diese Geräte verwenden einen Hochdruck-Wasserstrahl, um Speisereste und Bakterien von der Zahnoberfläche, den Zwischenräumen und um das Implantat herum abzuspülen. Führen Sie die Düse um das Implantat herum und reinigen Sie es von innen nach außen und von oben nach unten. Einmal oder zweimal täglich anwenden.
2. Verwendung von antibakterieller Mundspülung
Die Wahl der richtigen Mundspülung
- Entscheiden Sie sich für Mundspülungen mit antibakteriellen Inhaltsstoffen wie Chlorhexidin oder Cetylpyridiniumchlorid. Chlorhexidin-Gluconat beispielsweise hat ein breites Spektrum an antibakteriellen Eigenschaften und reduziert wirksam Plaque und Bakterienwachstum im Mund.
Wie zu verwenden
- Befolgen Sie die Anweisungen des Produkts. Ein- bis zweimal täglich jeweils 1-2 Minuten lang spülen und dann ausspucken. Vermeiden Sie es, unmittelbar danach mit Wasser zu spülen, um eine maximale Wirksamkeit zu gewährleisten. Beachten Sie, dass Chlorhexidin-Mundwasser nicht über einen längeren Zeitraum verwendet werden sollte, da es Zahnverfärbungen verursachen und die Geschmackswahrnehmung verändern kann. Es wird allgemein empfohlen, es nicht länger als zwei Wochen ununterbrochen zu verwenden.
3. Anpassungen des Lebensstils
Ernährungstechnische Überlegungen
- Vermeiden Sie Reizstoffe: Beschränken Sie den Verzehr von scharfen, säurehaltigen, extrem heißen oder kalten Speisen, da diese das Zahnfleischgewebe um das Implantat reizen und die Entzündung verschlimmern können. Lebensmittel wie Chili, Zitrone und Eiscreme sollten auf ein Minimum reduziert werden.
- Kontrolle der Lebensmittelhärte: Vermeiden Sie das Kauen von harten Nahrungsmitteln wie Nüssen, Krebsschalen oder Zuckerrohr. Übermäßiger Biss kann das Implantat lockern oder das umliegende Knochengewebe beschädigen.
Mit dem Rauchen aufhören und den Alkoholkonsum einschränken
- Mit dem Rauchen aufhören: Rauchen beeinträchtigt die Blutzirkulation im Mund, verringert die Immunreaktion und erhöht das Risiko einer Periimplantitis. Studien zeigen, dass Raucher im Vergleich zu Nichtrauchern eine deutlich höhere Rate an Implantatentzündungen haben. Für die Gesundheit der Implantate ist es wichtig, das Rauchen aufzugeben.
- Alkohol begrenzen: Übermäßiger Alkoholkonsum kann das Immunsystem schwächen und die Heilung des Gewebes um das Implantat herum behindern. Am besten ist es, den Alkoholkonsum einzuschränken oder zu vermeiden.
4. Regelmäßige Check-Ups und professionelle Wartung
Zahnärztliche Routinebesuche
- Auch bei guter häuslicher Pflege sind regelmäßige Besuche bei einem Parodontologen für eine professionelle Reinigung und Beurteilung unerlässlich. In der Regel sollten im ersten Jahr alle drei Monate und danach alle sechs Monate bis ein Jahr Kontrollen nach der Operation stattfinden.
Professionelle Reinigung
- Zahnärzte verwenden Spezialwerkzeuge wie Titanbürsten, um das Implantat gründlich zu reinigen und Plaque und Zahnstein zu entfernen, insbesondere von Fäden und versteckten Bereichen. Außerdem werden sie die Stabilität des Implantats, die Gesundheit des Zahnfleischs und das Knochenniveau beurteilen, um mögliche Probleme frühzeitig zu erkennen und zu beheben.
Schlussfolgerung
Periimplantitis ist nach wie vor eine der größten Herausforderungen auf dem Gebiet der Zahnimplantate. Wenn sie nicht richtig behandelt wird, kann sie zum Versagen des Implantats führen und die Mundgesundheit und die allgemeine Lebensqualität des Patienten stark beeinträchtigen. Durch eine Kombination aus professioneller Behandlung und sorgfältiger häuslicher Pflege können wir diese Erkrankung jedoch wirksam bekämpfen.
Aus klinischer Sicht ist das mechanische Débridement der grundlegende und wesentliche Schritt der Behandlung. Titanbürsten, die speziell für die Reinigung von Implantaten entwickelt wurden, spielen dabei eine unersetzliche Rolle. Ihre einzigartigen Materialien und ihr Borstendesign ermöglichen einen präzisen Kontakt mit der Implantatoberfläche, wodurch Plaque und Zahnstein effektiv entfernt werden und der Bereich für die weitere Behandlung vorbereitet wird. Darüber hinaus ist eine antimikrobielle Therapie von entscheidender Bedeutung - ob durch medikamentöse Mundspülungen, topische Gele oder systemische Antibiotika, wenn nötig, helfen diese Maßnahmen, Bakterien zu beseitigen, Infektionen zu kontrollieren und weitere Entzündungen zu verhindern. In schwereren Fällen können chirurgische Eingriffe wie Lappenoperationen oder gesteuerte Knochenregeneration erforderlich sein, um erkranktes Gewebe zu entfernen und verlorenen Knochen wieder aufzubauen und so die Implantatumgebung im Kern zu verbessern.
Gleichzeitig kommt den Patienten eine ebenso wichtige Rolle bei der häuslichen Pflege zu. Eine gute Mundhygiene ist sowohl für die Prävention als auch für die Behandlung von Periimplantitis von zentraler Bedeutung. Zweimal tägliches Zähneputzen mit der richtigen Technik und sorgfältiges Reinigen der Umgebung des Implantats sowie die Verwendung von Interdentalbürsten, Zahnseide und Wasserflossern sorgen für eine gründliche Entfernung von Speiseresten und Bakterien und begrenzen die Ansammlung von Plaque. Die kontrollierte Verwendung von antimikrobiellen Mundspülungen kann versteckte Bakterien weiter beseitigen und das Infektionsrisiko verringern. Darüber hinaus trägt eine gesündere Lebensweise - z. B. der Verzicht auf harte oder scharfe Speisen, das Aufgeben des Rauchens oder die Einschränkung des Alkoholkonsums - zum Schutz des Zahnfleischgewebes bei und unterstützt die Heilung um das Implantat.
Regelmäßige Nachuntersuchungen und professionelle Pflege durch einen Parodontologen sollten nicht vernachlässigt werden. Mit ihrem Fachwissen können Zahnärzte frühe Anzeichen einer Periimplantitis erkennen und rechtzeitig eingreifen. Regelmäßige Tiefenreinigungen und umfassende Kontrolluntersuchungen gewährleisten die langfristige Gesundheit und Stabilität des Zahnimplantats.
Zusammenfassend lässt sich sagen, dass die erfolgreiche Behandlung der Periimplantitis eine enge Zusammenarbeit zwischen Zahnärzten und Patienten erfordert. Während die Zahnärzte auf der Grundlage ihres Fachwissens und ihrer Erfahrung individuelle Behandlungspläne entwickeln, müssen sich die Patienten an strenge häusliche Pflegeroutinen halten und die medizinischen Ratschläge befolgen. Gemeinsam erhöht diese Partnerschaft nicht nur die Erfolgsquote von Zahnimplantaten, sondern verlängert auch deren Lebensdauer und verhilft den Patienten zu einem gesunden, selbstbewussten Lächeln.